This is a test
Test de Compatibilidad Genética y Diagnóstico de enfermedades futuras. Avance de tecnología a pasos agigantados.
Test de Compatibilidad Genética y Diagnóstico de enfermedades futuras. Avance de tecnología a pasos agigantados. Por Dra. Carmen Navarro y Dra. Lucy Coleman
 Siempre hemos insistido en que la tecnología va creciendo y nos aporta cada vez mas ayuda en el ámbito de la medicina innovadora. Contamos actualmente con el Test de Compatibilidad Genética (CGT) que es una prueba genética de importancia sobre todo en la planificación de la familia, ya que permite determinar el riesgo de tener un hijo con una enfermedad genética. El test informa si los progenitores son portadores de una o más mutaciones genéticas recesivas.
Siempre hemos insistido en que la tecnología va creciendo y nos aporta cada vez mas ayuda en el ámbito de la medicina innovadora. Contamos actualmente con el Test de Compatibilidad Genética (CGT) que es una prueba genética de importancia sobre todo en la planificación de la familia, ya que permite determinar el riesgo de tener un hijo con una enfermedad genética. El test informa si los progenitores son portadores de una o más mutaciones genéticas recesivas.
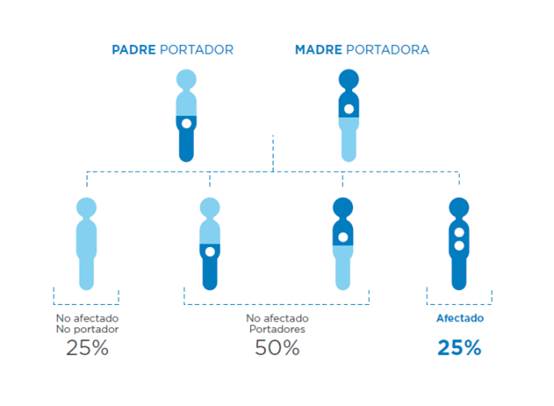
Los portadores suelen ser personas aparentemente sanas, pero cuando los dos padres son portadores de una mutación en el mismo gen, pueden dar lugar a un hijo afectado.
Cualquier persona puede ser, sin saberlo, portadora de una o más mutaciones.
El Test de Compatibilidad Genética nos permite saber qué genes tiene alterados cada persona.
¿Por qué hacerse un Test de Compatibilidad Genética?
Las enfermedades genéticas no se pueden curar, pero si se pueden prevenir. Generalmente los progenitores que son portadores de enfermedades genéticas graves se dan cuenta de ello después de dar a luz a un niño afectado. Este es un test válido clínicamente y es herramienta esencial para la detección de este tipo de enfermedades genéticas que pueden ocasionar daños mayores a futuro.
¿A quien va dirigido este test?
Todos tenemos alteraciones en nuestros genes y con este test podemos saber si éstas podrían causar una enfermedad a nosotros o a nuestros hijos. Se recomienda hacer el test en los siguientes casos:

– En caso de que usted desee saber cuál es su probabilidad de padecer alguna enfermedad. Lo cual le brinda una enorme ventaja, porque podría prevenirla o apoyar a grupos que se encuentran buscando la cura para su enfermedad, ej: Parkinson, Cáncer de mama.
– Antes de intentar por medios naturales un embarazo. Cualquier mujer que quiera embarazarse debería conocer los riesgos de transmitir posibles enfermedades a su hijo.
– Antes de un tratamiento de reproducción asistida. Es aconsejable para poder conocer el riesgo de transmisión y poder determinar el mejor tipo de tratamiento en cada caso.
– Antes de un tratamiento con óvulos o semen de donante. Para poder seleccionar un donante que no sea portador de la misma mutación que el miembro de la pareja que aporta los gametos (óvulos o espermatozoides).
¿Qué es una mutación genética?
Cada uno de los genes tiene dos copias, una heredada del padre y otra de la madre. Ser portador de una mutación genética significa que la persona tiene una alteración en una de las copias de un gen concreto.
¿Qué son los genes?
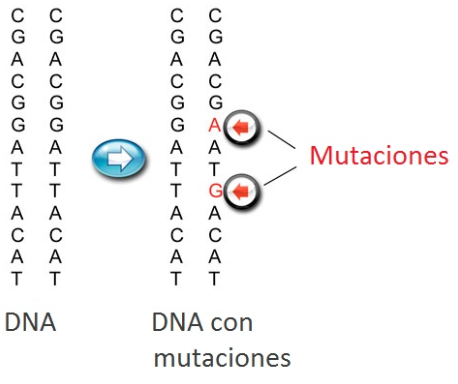
Cada una de nuestras células contiene información geneetica o ADN, organizada en unidades básicas, los genes, Los que no funcionan correctamente son responsables de enfermedades genéticas.
Los cambios en los genes se denominan mutaciones. Todos somos portadores de un número variable de las mismas.
Aunque los portadores son personas sanas, si ambos progenitores tienen una mutación en el mismo gen, la probabilidad de tener un hijo enfermo es del 25%.
¿Qué enfermedades se incluyen?
El Test de Compatibilidad Genética cubre un amplio rango de mutaciones que derivan en graves enfermedades genéticas. Incluye el cribado de todas las mutaciones recomendadas por los colegios profesionales de ginecología y genética.
Según datos de la Organización Mundial de la Salud (OMS), la prevalencia global de estas enfermedades es de 10 por cada 1000 recién nacidos.
Existen estimaciones que, tomadas en su conjunto, indican que estas enfermedades representan el 20% de las causas de mortalidad infantil en países desarrollados y están detrás del 18% de las actuaciones pediátricas hospitalarias. Las principales enfermedades monogénicas detectadas en este test son:
Fibrosis quística
Atrofia muscular espinal
Poliquistosis renal autosómica recesiva
Sordera hereditaria no sindrómica
Mucopolisacaridosis
Anemia falciforme
Enfermedad de Gaucher
Síndrome de X frágil
ß-Talasemia
Resultados
Cuando el resultado es positivo significa que la persona que se ha realizado el test es portadora de una mutación en un gen concreto. En este caso, el test se deberá llevar a cabo también en el otro integrante de la pareja. Si los dos son portadores de una mutación en el mismo gen, existe riesgo de tener hijos enfermos.
Un resultado negativo indica que la persona que se ha realizado el test no es portadora de las mutaciones estudiadas. Sin embargo, queda un riesgo residual de que la persona que se ha realizado el test aún sea portadora de otras mutaciones menos frecuentes no analizadas.
¿Qué hacer cuando ambos progenitores son positivos?
Si los dos miembros de la pareja obtienen un resultado positivo en el test con mutación para el mismo gen, la recomendación es consultar con el especialista acerca de las opciones para concebir un hijo sano.
Estas parejas pueden optar por un Diagnóstico Genético Pre-implantación (PGD) y evitar que su hijo sufra la enfermedad.

Otros pueden recurrir a la donación de gametos para evitar la transmisión de estas enfermedades.
Los padres pueden valorar la adopción para evitar tener in hijo enfermo.
Para realizar el test:
Solo debes acudir a nuestra unidad de fertilidad y se realiza una toma de sangre. Se coloca en un kit especial y se envía la muestra para su procesamiento. Los resultados se obtienen en aproximadamente 30-40 días.
Estudio de 15.000 mutaciones asociadas a más de 600 enfermedades genéticas.
Este test incluye también una secuenciación completa de mas de 549 genes correspondientes a más de 600 enfermedades genéticas.
CGT Match: este software permite seleccionar el gameto genéticamente compatible para un receptor. Este sistema permite a la clínica disponer de un banco genéticamente testado para las más de 600 enfermedades analizadas por el CGT. Incluye fibrosis quística y el síndrome de X-frágil.
Se realiza el CGT match al paciente que aporta los gametos. Una vez testados los donantes y la persona que aporta el gameto propio, nuestro programa CGT Match realizará la búsqueda para asignar un/una donante compatible, cuyas mutaciones no coincidan con las del paciente.
Su limitación pudiera ser su costo, sin embargo las ventajas son enormes.
 Nuestro listado de enfermedades detectadas por el CGT:
Nuestro listado de enfermedades detectadas por el CGT:
Abetalipoproteinemia
Acidemia glutárica tipo 2 (gen EFTFDH)
Acidemia glutárica tipo 2 (gen ETFA)
Acidemia glutárica tipo 2 (gen ETFB)
Acidemia isovalérica
Acidemia metilmalónica con homocistinuria tipo cblC
Acidemia metilmalónica con homocistinuria tipo cblD
Acidemia metilmalónica por déficit de metilmalonil-CoA epimerasa
Acidemia metilmalónica resistente a vitamina B12 tipo mut-
Acidemia metilmalónica vitamina B12 sensible tipo cbl A
Acidemia metilmalónica vitamina B12 sensible tipo cbl B
Acidemia propiónica (gen PCCA)
Acidemia propiónica (gen PCCB)
Acidosis láctica infantil fatal con aciduria metilmalónica
Aciduria 3-hidroxi-3-metil-glutárica
Aciduria 3-metilglutacónica tipo 1
Aciduria 3-metilglutacónica tipo 3
Aciduria 4 hidroxi-butírica
Aciduria argininosuccínica
Aciduria D-2-hidroxiglutárica
Aciduria fumárica
Aciduria malónica
Aciduria mevalónica
Acondrogénesis tipo 1B
Adrenoleucodistrofia neonatal (gen PEX12)
Adrenoleucodistrofia neonatal (gen PEX2)
Adrenoleucodistrofia neonatal (gen PEX26)
Adrenoleucodistrofia neonatal (gen PEX5)
Agammaglobulinemia ligada a X
Agenesia de cuerpo calloso – neuropatía
Agenesia de cuerpo calloso ligada al X con mutación en el gen Alfa 4
Agenesia pancreática
AICA ribosiduria
Albinismo ocular recesivo ligado al X
Albinismo oculocutáneo tipo 1A
Albinismo oculocutáneo tipo 2
Albinismo oculocutáneo tipo 3
Albinismo oculocutáneo tipo 4
Alcaptonuria
Alfa talasemia
Alfa-manosidosis
Amaurosis congénita de Leber
Amaurosis congénita de Leber
Amaurosis congénita de Leber
Amaurosis congénita de Leber 14
Amaurosis congénita de Leber 15
Amaurosis congénita de Leber 16
Amaurosis congénita de Leber 7
Amaurosis congénita de Leber 9
Anemia de Fanconi grupo de complementación A
Anemia de Fanconi grupo de complementación C
Anemia de Fanconi grupo de complementación D1
Anemia de Fanconi grupo de complementación D2
Anemia de Fanconi grupo de complementación E
Anemia de Fanconi grupo de complementación I
Anemia de Fanconi grupo de complementación J
Anemia de Fanconi grupo de complementación L
Anemia de Fanconi grupo de complementación M
Anemia de Fanconi grupo de complementación N
Anemia de Fanconi grupo de complementación O
Anemia de Fanconi grupo de complementación P
Anemia de Fanconi, grupo de complementación G
Anemia falciforme
Anemia hemolítica por déficit de piruvato quinasa de los glóbulos rojos
Anemia sideroblástica ligada al cromosoma X
Anemia sideroblástica ligada al X con ataxia
Aniridia – ataxia cerebelosa – déficit intelectual
Anoftalmia – microftalmia aisladas
Aplasia/hipoplasia de extremidades y pelvis
Argininemia
Arteriopatía cerebral autosómica recesiva con infarto subcortical y leucoencefalopatía (CARASIL)
Artrogriposis – disfunción renal – colestasis
Aspartilglucosaminuria
Ataxia – apraxia oculomotora tipo 1
Ataxia autosómica recesiva por déficit de ubiquinona
Ataxia con déficit de vitamina E
Ataxia de Friedreich
Ataxia espástica autosómica recesiva de Charlevoix-Saguenay
Ataxia espinocerebelosa con neuropatía axonal tipo 2
Ataxia espinocerebelosa infantil
Ataxia letal con sordera y atrofia óptica
Atelosteogénesis tipo 2
Atrofia espinal distal autosómica recesiva tipo 4
Atrofia girada de la coroides y la retina
Atrofia muscular espinal con insuficiencia respiratoria
Atrofia muscular espinal distal ligada al X
Atrofia muscular espinal ligada al X tipo 2
Atrofia muscular espinal proximal tipo 1
Atrofia muscular espinal proximal tipo 2
Atrofia muscular espinal proximal tipo 3
Atrofia muscular espinal proximal tipo 4
Beta-talasemia
Catarata – déficit intelectual – hipogonadismo
Catarata congénita – dismorfismo facial – neuropatía
Ceguera nocturna estacionaria congénita
Ceguera nocturna estacionaria congénita
Ceguera nocturna estacionaria congénita tipo 1B
Ceguera nocturna estacionaria congénita tipo 1E
Cetoacidosis por déficit de beta-cetotiolasa
Cistinosis
Citrulinemia tipo 2 forma adulta
Citrulinemia tipo 2 forma neonatal
Citrulinemia tipo I
Complejo xeroderma pigmentoso/síndrome de Cockayne, grupo de complementación B
Complejo xeroderma pigmentoso/síndrome de Cockayne, grupo de complementación D
Complejo xeroderma pigmentoso/síndrome de Cockayne, grupo de complementación F
Complejo xeroderma pigmentoso/síndrome de Cockayne, grupo de complementación G
Condrodisplasia punctata braquitelefalángica
Condrodisplasia punctata rizomélica tipo 1
Condrodisplasia punctata rizomélica tipo 3
Convulsiones sensibles al piridoxal fosfato
Coreoacantocitosis
Defecto congénito en la síntesis de ácidos biliares tipo 3
Deficiencia de piruvato deshidrogenasa fosfatasa
Déficit aislado de CoQ-citocromo C reductasa
Déficit aislado de hormona de crecimiento tipo III
Déficit aislado de la hormona estimulante de la tiroides
Déficit combinado de la fosforilación oxidativa tipo 2
Déficit combinado de la fosforilación oxidativa tipo 5
Déficit congénito de fibrinógeno (gen FGA)
Déficit congénito de fibrinógeno (gen FGB)
Déficit congénito de síntesis de ácidos biliares tipo 4
Déficit congénito del factor V
Déficit congénito del factor XI
Déficit de 2-metilbutiril-CoA deshidrogenasa
Déficit de 3-hidroxiacil-CoA deshidrogenasa de ácidos grasos de cadena larga
Déficit de 3-metilcrotonil-CoA carboxilasa tipo 1
Déficit de 3-metilcrotonil-CoA carboxilasa tipo 2
Déficit de acil CoA oxidasa peroxisomal
Déficit de acil-CoA deshidrogenasa 9
Déficit de acil-CoA deshidrogenasa de cadena corta
Déficit de acil-CoA deshidrogenasa de cadena media
Déficit de acil-CoA deshidrogenasa de cadena muy larga
Déficit de alfa-1 antitripsina
Déficit de Alfa-metilacil-CoA racemasa
Déficit de alfa-N-acetilgalactosaminidasa tipo 1
Déficit de alfa-N-acetilgalactosaminidasa tipo 2
Déficit de biotinidasa
Déficit de carbamil-fosfato sintetasa
Déficit de carnitina palmitoiltransferasa 1A
Déficit de carnitina palmitoiltransferasa II, forma infantil
Déficit de carnitina palmitoiltransferasa II, forma neonatal
Déficit de dihidropirimidina deshidrogenasa
Déficit de enzima bifuncional
Déficit de fosfoserina aminotransferasa
Déficit de glutaril-CoA deshidrogenasa
Déficit de glutatión sintetasa con 5-oxoprolinuria
Déficit de guanidinoacetato metiltransferasa
Déficit de hormonas hipofisarias combinado con anomalías de la columna vertebral
Déficit de L-aminoácido aromático decarboxilasa
Déficit de metionina adenosiltransferasa
Déficit de ornitina transcarbamilasa
Déficit de piruvato carboxilasa
Déficit de plasminógeno tipo 1
Déficit de proteina trifuncional mitocondrial
Déficit de proteina trifuncional mitocondrial
Déficit de sulfito oxidasa por déficit del cofactor molibdeno tipo A (gen MOCS1)
Déficit de sulfito oxidasa por déficit del cofactor molibdeno tipo A (gen MOCS2)
Déficit de transportador de creatina ligado al X
Déficit del complejo 3 de la cadena respiratoria mitocondrial
Déficit del complejo 3 de la cadena respiratoria mitocondrial
Déficit del componente 3 del complemento
Déficits combinados de hormonas hipofisarias de causas genéticas
Déficits combinados de hormonas hipofisarias de causas genéticas
Déficits combinados de hormonas hipofisarias de causas genéticas
Dermopatía restrictiva letal
Dermopatía restrictiva letal
Diarrea congénita con malabsoción por insuficiencia de células enteroendocrinas
Disautonomía familiar
Disgenesia tubular renal
Disgenesia tubular renal
Disgenesia tubular renal
Disgenesia tubular renal
Disostosis espondilocostal autosómica recesiva 1
Displasia de Greenberg
Displasia de Schneckenbecken
Displasia ectodérmica – ectrodactilia – distrofia macular
Displasia ectodérmica hipohidrótica
Displasia epifisaria múltiple tipo 4
Displasia espondiloepimetafisaria tipo matrilina-3
Displasia frontometafisaria
Displasia geleofísica 1
Displasia letal osteosclerótica de hueso
Displasia mandíbuloacra con lipodistrofia tipo A
Displasia mandíbuloacra con lipodistrofia tipo B
Displasia oculodentodigital
Displasia odonto-ónico-dérmica
Displasia oto-espondilo-megaepifisaria
Displasia renal-hepática-pancreática
Disqueratosis congénita 2
Disqueratosis congénita autosomica recesiva 2
Disqueratosis congénita autosomica recesiva 3
Disqueratosis congénita ligada al X
Distonía 16
Distonia dopa-sensible autosómica recesiva
Distonía-parkinsonismo ligado al X
Distrofia corneal macular 1
Distrofia cristalina de Bietti
Distrofia de cintura con epidermólisis bullosa simple
Distrofia de conos con respuesta escotópica supranormal
Distrofia de conos progresiva 4
Distrofia de conos y bastones 10
Distrofia de conos y bastones 15
Distrofia de conos y bastones 3
Distrofia de córnea – sordera de percepción
Distrofia de retina de Bothnia
Distrofia endotelial hereditaria congénita II
Distrofia muscular congénita asociada a anomalías cerebrales
Distrofia muscular congénita asociada a anomalías cerebrales
Distrofia muscular congénita asociada a anomalías cerebrales
Distrofia muscular congénita tipo 1A
Distrofia muscular congénita tipo 1D
Distrofia muscular congénita tipo 4B
Distrofia muscular congénita tipo 5B
Distrofia muscular congénita tipo Fukuyama
Distrofia muscular de cinturas autosómica recesiva tipo 2A
Distrofia muscular de cinturas autosómica recesiva tipo 2B
Distrofia muscular de cinturas autosómica recesiva tipo 2C
Distrofia muscular de cinturas autosómica recesiva tipo 2D
Distrofia muscular de cinturas autosómica recesiva tipo 2E
Distrofia muscular de cinturas autosómica recesiva tipo 2G
Distrofia muscular de cinturas autosómica recesiva tipo 2H
Distrofia muscular de cinturas autosómica recesiva tipo 2J
Distrofia muscular de cinturas autosómica recesiva tipo 2l
Distrofia muscular de cinturas autosómica recesiva tipo 2L
Distrofia muscular de cinturas autosómica recesiva tipo 2M
Distrofia muscular de cinturas autosómica recesiva tipo C
Distrofia muscular de cinturas autosómica recesiva tipo C
Distrofia muscular de cinturas autosómica recesiva tipo C
Distrofia muscular de Duchenne
Distrofia muscular de Emery-Dreifuss
Distrofia muscular de Emery-Dreifuss 6
Distrofia muscular tipo Becker
Distrofia neuroaxonal infantil 2A
Distrofia neuroaxonal infantil 2B
Enanismo diastrófico
Enanismo MULIBREY
Encefalomiopatía neurogastrointestinal mitocondrial
Encefalopatía debida a una deficiencia de prosaposina
Encefalopatía epiléptica infantil temprana
Encefalopatía epiléptica infantil temprana
Encefalopatía etilmalónica
Encefalopatía grave de aparición neonatal con microcefalia
Enfermedad congénita de glucosilación tipo 1t
Enfermedad de almacenamiento de ácido siálico libre, forma infantil
Enfermedad de almacenamiento de glucógeno por déficit de aldolasa A
Enfermedad de almacenamiento de glucógeno por déficit de beta-enolasa muscular
Enfermedad de almacenamiento de glucógeno por déficit de enzima desramificante del glucógeno
Enfermedad de almacenamiento de glucógeno por déficit de enzima desramificante, forma combinada hepática y miopática infantil
Enfermedad de almacenamiento de glucógeno por déficit de fosfoglucomutasa
Enfermedad de almacenamiento de glucógeno por déficit de glucógeno fosforilasa muscular
Enfermedad de almacenamiento de glucógeno por déficit de glucosa-6-fosfatasa tipo b
Enfermedad de almacenamiento de glucógeno por déficit de glucosa-6-fosfatasa tipo c
Enfermedad de almacenamiento de glucógeno por déficit de la subunidad M de la lactato deshidrogenasa
Enfermedad de almacenamiento de glucógeno por déficit de maltasa ácida
Enfermedad de almacenamiento de glucógeno tipo 9C
Enfermedad de astas posteriores, ataxia – Retinosis pigmentaria
Enfermedad de Canavan
Enfermedad de Charcot-Marie-Tooth autosómica dominante tipo 2K
Enfermedad de Charcot-Marie-Tooth autosómica recesiva con ronquera
Enfermedad de Charcot-Marie-Tooth intermedia autosómica recesiva tipo A
Enfermedad de Charcot-Marie-Tooth ligada al X tipo 5
Enfermedad de Charcot-Marie-Tooth tipo 1F
Enfermedad de Charcot-Marie-Tooth tipo 2B2
Enfermedad de Charcot-Marie-Tooth tipo 4A
Enfermedad de Charcot-Marie-Tooth tipo 4B1
Enfermedad de Charcot-Marie-Tooth tipo 4B2
Enfermedad de Charcot-Marie-Tooth tipo 4C
Enfermedad de Charcot-Marie-Tooth tipo 4D
Enfermedad de Charcot-Marie-Tooth tipo 4E
Enfermedad de Charcot-Marie-Tooth tipo 4E
Enfermedad de Charcot-Marie-Tooth tipo 4F
Enfermedad de Charcot-Marie-Tooth tipo 4H
Enfermedad de Charcot-Marie-Tooth tipo 4J
Enfermedad de Charcot-Marie-Tooth tipo axonal 2B1
Enfermedad de Dent
Enfermedad de Gaucher forma fetal
Enfermedad de Gaucher tipo 2
Enfermedad de Gaucher tipo 3
Enfermedad de Gaucher tipo 3C
Enfermedad de Griscelli tipo 1
Enfermedad de Griscelli tipo 2
Enfermedad de jarabe de arce clásica
Enfermedad de Kennedy
Enfermedad de Krabbe
Enfermedad de Krabbe
Enfermedad de la orina de jarabe de arce
Enfermedad de la orina de jarabe de arce (gen BCKDHA)
Enfermedad de la orina de jarabe de arce (gen BCKDHB)
Enfermedad de Menkes
Enfermedad de músculo-ojo-cerebro
Enfermedad de músculo-ojo-cerebro
Enfermedad de Niemann-Pick tipo A
Enfermedad de Niemann-Pick tipo B
Enfermedad de Niemann-Pick tipo C1
Enfermedad de Niemann-Pick tipo C2
Enfermedad de Oguchi
Enfermedad de Refsum
Enfermedad de Sandhoff
Enfermedad de Stargardt
Enfermedad de Stargardt 1
Enfermedad de Stargardt 1
Enfermedad de Tay-Sachs
Enfermedad de Thomsen y Becker
Enfermedad de Unverricht-Lundborg
Enfermedad de Wilson
Enfermedad linfoproliferativa ligada al X
Enfermedad mitocondrial fatal debida a una deficiencia de fosforilación oxidativa tipo 3 combinada
Enfermedad tipo Pelizaeus-Merzbacher debida a mutación en GJC2
Enfermedad tipo Pelizaeus-Merzbacher debida a mutación en HSPD1
Epidermólisis bullosa acantolítica letal
Epidermólisis bullosa distrófica generalizada grave
Epidermólisis bullosa distrófica pruriginosa
Epidermólisis bullosa juntural – atresia pilórica
Epidermólisis bullosa juntural con atresia pilórica
Epidermólisis bullosa juntural generalizada tipo no Herlitz
Epidermólisis bullosa juntural tipo Herlitz (gen LAMA3)
Epidermólisis bullosa juntural tipo Herlitz (gen LAMB3)
Epidermólisis bullosa juntural tipo Herlitz (gen LAMC2)
Epidermólisis bullosa juntural tipo no Herlitz
Epidermólisis bullosa juntural tipo no Herlitz (gen LAMA3)
Epidermólisis bullosa juntural tipo no Herlitz (gen LAMB3)
Epidermólisis bullosa juntural tipo no Herlitz (gen LAMC2)
Epidermólisis bullosa simple con atresia pilórica
Epidermólisis bullosa simple con distrofia muscular
Epilepsia progresiva – déficit intelectual, tipo finlandés
Fenilcetonuria
Fibrocondrogenesis 1
Fibrosis quística; mucoviscidosis
Fiebre mediterránea familiar
Fucosidosis
Galactosemia clásica
Gangliosidosis GM1 tipo 1
Gangliosidosis GM1 tipo 2
Gangliosidosis GM1 tipo 3
Gangliosidosis GM2, variante AB
Glomeruloesclerosis focal segmental
Glucogenosis por déficit de glucosa-6-fosfatasa tipo 1a
Hábito marfanoide con déficit intelectual ligado al X
Hemocromatosis tipo 1
Hemocromatosis tipo 3
Hemofilia A
Hemofilia B
Hepatoencefalopatía por déficit combinado de la fosforilación oxidativa tipo 1
Hiperamoniaquemia por déficit de N-Acetilglutamato sintasa
Hiperglicinemia no cetósica aislada
Hiperglicinemia no cetósica aislada
Hiperglicinemia no cetósica aislada
Hiperornitinemia – hiperamonemia – homocitrulinuria
Hiperoxaluria primaria tipo 1
Hiperoxaluria primaria tipo 2
Hiperplasia suprarrenal congénita clásica por déficit de 21-hidroxilasa
Hiperplasia suprarrenal congénita lipoide
Hiperprolinemia tipo 1
Hiperprolinemia tipo 2
Hipofosfatasia de la infancia
Hipofosfatasia infantil
Hipomagnesemia familiar – hipercalciuria – nefrocalcinosis – afectación ocular grave
Hipomielinización – catarata congénita
Hipoparatiroidismo – déficit intelectual – dismorfismo
Hipoplasia adrenal congénita citomegálica
Hipoplasia o aplasia fibular – inclinación femoral – oligodactilia
Hipoplasia pontocerebelosa tipo 2
Hipoplasia pontocerebelosa tipo 4
Hipotiroidismo debido a mutaciones en el receptor TSH
Histidinemia
Homocistinuria clásica
Homocistinuria por déficit de metilentetrahidrofolato reductasa
Ictiosis folicular – alopecia – fotofobia
Inmunodeficiencia combinada con granulomas en la piel
Inmunodeficiencia combinada con granulomas en la piel
Inmunodeficiencia combinada grave por déficit completo de RAG1/2
Inmunodeficiencia combinada grave por déficit completo de RAG1/2
Inmunodeficiencia combinada grave por déficit de adenosina desaminasa
Inmunodeficiencia combinada grave por déficit de DCLRE1C
Inmunodeficiencia combinada grave T-B+ ligada al X
Inmunodeficiencia combinada grave T-B+ por déficit de cadena gamma
Inmunodeficiencia combinada grave T-B+ por déficit de JAK3
Inmunodeficiencia con anomalía de factor H
Inmunodeficiencia severa combinada con sensibilidad a radiación ionizante
Inmunodeficiencia severa de linfocitos T – alopecia congénita – distrofia ungueal
Intolerancia hereditaria a la fructosa
Latosterolosis
Leprechaunismo
Leucodistrofia metacromática
Leucodistrofia metacromática
Leucoencefalopatía megalencefálica con quistes subcorticales
Lipodistrofia tipo Berardinelli
Lipofuscinosis neuronal ceroide 2
Lipofuscinosis neuronal ceroide del adulto
Lipofuscinosis neuronal ceroide del adulto 10
Lipofuscinosis neuronal ceroide del adulto 4A
Lipofuscinosis neuronal ceroide juvenil 3
Lipofuscinosis neuronal ceroide tardía infantil
Lipofuscinosis neuronal ceroide tardía infantil 5
Lipofuscinosis neuronal ceroide tardía infantil 6
Lipofuscinosis neuronal ceroide tardía infantil 8
Microcefalia primaria autosómica recesiva
Microcefalia primaria autosómica recesiva
Microcefalia primaria autosómica recesiva
Microcefalia primaria autosómica recesiva 1
Microcefalia primaria autosómica recesiva 2
Microcefalia primaria autosómica recesiva 6
Microcefalia primaria autosómica recesiva 9
Microftalmia – cataratas
Microftalmia – Retinosis pigmentaria – foveosquisis – drusen de disco óptico
Microftalmia sindrómica tipo 9
Miocardiopatía dilatada con ataxia
Miopatía centronuclear ligada al X
Miopatía con cuerpos de inclusión tipo 2
Miopatía congénita multicore con oftalmoplejia externa
Miopatía de Miyoshi
Miopatía de Miyoshi
Miopatía distal de inicio en músculo tibial anterior
Miopatía distal tipo Nonaka
Miopatía hereditaria con acidosis láctica por déficit de ISCU
Miopatía nemalínica
Miopatía nemalínica 2
Mucolipidosis tipo 2
Mucolipidosis tipo 3
Mucolipidosis tipo 4
Mucopolisacaridosis tipo 2
Mucopolisacaridosis tipo 3A (Síndrome de Sanfilippo tipo A)
Mucopolisacaridosis tipo 3D (Enfermedad de Sanfilippo)
Mucopolisacaridosis tipo 4B
Mucopolisacaridosis tipo 6
Mucopolisacaridosis tipo 7
Nanoftalmia
Necrosis estriatal bilateral infantil
Neurodegeneración asociada a pantotenato-quinasa
Neurodegeneración por déficit en 3-hidroxisobutiril-CoA-hidrolasa
Neurohepatopatía tipo Navajo
Neuropatía atáxica sensitiva – disartria – oftalmoplejía
Neuropatía axonal gigante
Neuropatía sensitiva y autonómica tipo 4
Neutropenia congénita grave ligada al X
Oftalmoplejía externa progresiva autosómica recesiva
Osteogénesis imperfecta tipo 7
Osteogénesis imperfecta tipo 8
Osteopetrosis con acidosis tubular renal
Osteopetrosis con displasia neuroaxonal, forma infantil
Osteopetrosis maligna autosómica recesiva 1
Osteopetrosis maligna autosómica recesiva 4
Osteoporosis – pseudoglioma
Paraplejía espástica autosómica recesiva tipo 11
Paraplejía espástica autosómica recesiva tipo 15
Paraplejía espástica autosómica recesiva tipo 20
Paraplejía espástica autosómica recesiva tipo 7
Paraplejía espástica ligada al X tipo 2
Picnodisostosis
Poliquistosis renal autosómica recesiva
Pseudohipoaldosteronismo autosómico recesivo tipo 1 (gen SCNN1A)
Pseudohipoaldosteronismo autosómico recesivo tipo 1 (gen SCNN1B)
Pseudohipoaldosteronismo autosómico recesivo tipo 1 (gen SCNN1G)
Raquitismo dependiente de vitamina D tipo 2A
Raquitismo hipofosfatémico autosómico recesivo 1
Raquitismo hipofosfatémico autosómico recesivo 2
Retinopatía tipo Burgess-Black
Retinosis pigmentaria 10
Retinosis pigmentaria 12
Retinosis pigmentaria 14
Retinosis pigmentaria 19
Retinosis pigmentaria 2
Retinosis pigmentaria 20
Retinosis pigmentaria 25
Retinosis pigmentaria 26
Retinosis pigmentaria 3
Retinosis pigmentaria 35
Retinosis pigmentaria 36
Retinosis pigmentaria 37
Retinosis pigmentaria 38
Retinosis pigmentaria 4
Retinosis pigmentaria 40
Retinosis pigmentaria 41
Retinosis pigmentaria 43
Retinosis pigmentaria 44
Retinosis pigmentaria 45
Retinosis pigmentaria 46
Retinosis pigmentaria 47
Retinosis pigmentaria 49
Retinosis pigmentaria 55
Retinosis pigmentaria 56
Retinosis pigmentaria 57
Retinosis pigmentaria 59
Retinosis pigmentaria 62
Retraso en el crecimiento por déficit en el factor de crecimiento insulínico tipo 1
Secuencia deformante de aquinesia fetal
Síndrome ABCD
Síndrome acrocalloso
Síndrome COACH
Síndrome COFS 1
Síndrome de Aicardi-Goutières
Síndrome de Alpers
Síndrome de Alport autosómico recesivo (gen COL4A3)
Síndrome de Alport autosómico recesivo (gen COL4A4)
Síndrome de Alström
Síndrome de ataxia cerebelosa – déficit intelectual – desequilibrio
Síndrome de Bartter con sordera
Síndrome de Bartter prenatal
Síndrome de Bartter prenatal tipo 1
Síndrome de Björnstadt
Síndrome de Carpenter
Síndrome de Cockayne tipo A
Síndrome de Cockayne tipo B
Síndrome de Cohen tipo 1
Síndrome de columna rígida
Síndrome de contracturas congénitas letales tipo 1
Síndrome de córnea frágil
Síndrome de Crigler-Najjar tipo 1
Síndrome de Crigler-Najjar tipo 2
Síndrome de depleción del ADN mitocondrial, forma hepatocerebral por déficit de DGUOK 3
Síndrome de depleción del ADN mitocondrial, forma miopática
Síndrome de disgenesia cerebral – neuropatía – ictiosis – queratodermia palmoplantar
Síndrome de Donnai-Barrow
Síndrome de Dursun
Síndrome de Ehlers-Danlos tipo 6
Síndrome de Ehlers-Danlos tipo 7C
Síndrome de Ehlers-Danlos tipo cardiaco valvular
Síndrome de Fraser (gen FRAS1)
Síndrome de Fraser (gen FREM2)
Síndrome de Gilbert
Síndrome de Goldmann-Favre
Síndrome de Hermansky-Pudlak
Síndrome de hiper-IgM ligado al X
Síndrome de hipoplasia del cuerpo calloso – retraso – pulgares en aducción – espasticidad – hidrocefalia
Síndrome de Hoyeraal-Hreidarsson
Síndrome de insensibilidad completa a los andrógenos
Síndrome de insensibilidad parcial a los andrógenos
Síndrome de Jeune
Síndrome de Johanson-Blizzard
Síndrome de Joubert
Síndrome de Joubert
Síndrome de Joubert
Síndrome de Joubert 4
Síndrome de Joubert con defecto hepático
Síndrome de Joubert con defecto hepático
Síndrome de Joubert con defecto ocular
Síndrome de Joubert con defecto óculo-renal
Síndrome de Joubert con defecto óculo-renal 5
Síndrome de Joubert con defecto óculo-renal, digénico
Síndrome de Kelley-Seegmiller
Síndrome de Knobloch 1
Síndrome de Leigh
Síndrome de Leigh
Síndrome de Leigh con síndrome nefrótico
Síndrome de Leigh con síndrome nefrótico
Síndrome de Leigh ligado al X
Síndrome de Leigh tipo franco-canadiense
Síndrome de Lesch-Nyhan
Síndrome de lisencefalia tipo Norman-Roberts
Síndrome de Marinesco-Sjogren
Síndrome de Masa
Síndrome de McKusick Kaufman
Síndrome de Meckel
Síndrome de Meckel
Síndrome de Meckel tipo 1
Síndrome de Meckel tipo 5
Síndrome de Mohr-Tranebjaerg
Síndrome de Omenn
Síndrome de Omenn (gen RAG1)
Síndrome de Omenn (gen RAG2)
Síndrome de Perrault
Síndrome de Roberts
Síndrome de Sanfilippo tipo C
Síndrome de Schopf-Schulz-Passarge
Síndrome de Schwartz-Jampel
Síndrome de Seckel
Síndrome de Seckel
Síndrome de Senior-Loken
Síndrome de Senior-Loken
Síndrome de Senior-Loken 1
Síndrome de Senior-Loken 5
Síndrome de Shwachman-Diamond
Síndrome de Simpson-Golabi-Behmel tipo 2
Síndrome de Smith-Lemli-Opitz
Síndrome de Stickler autosómico recesivo tipo 4
Síndrome de Stickler autosómico recesivo tipo 5
Síndrome de Stuve-Wiedemann
Síndrome de sudoración inducida por frío
Síndrome de Usher
Síndrome de Usher tipo 1
Síndrome de Usher tipo 1C
Síndrome de Usher tipo 1D
Síndrome de Usher tipo 1F
Síndrome de Usher tipo 1G
Síndrome de Usher tipo 2A
Síndrome de Usher tipo 2A
Síndrome de Usher tipo 2C
Síndrome de Usher tipo 2C
Síndrome de Usher tipo 3A
Síndrome de Waardenburg tipo 2D
Síndrome de Waardenburg tipo 3
Síndrome de Waardenburg-Shah 4A
Síndrome de Waardenburg-Shah 4B
Síndrome de Walker-Warburg (gen POMT1)
Síndrome de Walker-Warburg (gen POMGNT1)
Síndrome de Walker-Warburg (gen POMT2)
Síndrome de Wiskott-Aldrich
Síndrome de Wolcott-Rallison
Síndrome de Wolfram
Síndrome de X-frágil
Síndrome de Zellweger 1A
Síndrome de Zellweger 7A
Síndrome del cuerno occipital
Síndrome GRACILE
Síndrome hydrolethalus 1
Síndrome hydrolethalus 2
Síndrome Micro
Síndrome nefrótico congénito tipo finlandés
Síndrome nefrótico idiopático resistente a esteroides con hialinosis segmentaria focal, forma familiar
Síndrome nefrótico tipo 3
Síndrome óculo-cerebro-renal
Sordera – encefaloneuropatía – obesidad – valvulopatía
Sordera mixta ligada al X con gusher perilinfático
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB 35
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB 36
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB10
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB11
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB16
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB18
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB1A (gen GJB2), digénica
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB1A (gen GJB3), digénica
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB1B, digénica
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB2
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB21
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB212
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB22
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB23
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB24
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB25
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB28
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB29
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB3
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB30
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB31
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB37
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB39
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB4
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB49
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB59
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB6
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB61
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB63
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB67
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB77
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB79
Sordera neurosensorial no sindrómica autosómica recesiva, tipo DFNB9
Sulfocisteinuria
Tirosinemia tipo 1
Tirosinemia tipo 2
Tirosinemia tipo 3
Trastorno congénito de la glicosilación tipo 1a
Trastorno congénito de la glicosilación tipo 1b
Trastorno congénito de la glicosilación tipo 1c
Trastorno congénito de la glicosilación tipo 1k
Trastorno congénito de la glicosilación tipo 2a
Trastorno congénito de la glicosilación tipo 2c
Trastorno congénito de la glicosilación tipo 2d
Trastorno congénito de la glicosilación tipo 2f
Trastorno congénito de la glicosilación tipo Ie
Trastorno congénito de la glicosilación tipo Ij
Vitreorretinopatía exudativa familiar 4
Xeroderma pigmentoso grupo de complementación A
Xeroderma pigmentoso grupo de complementación E
Para mayor información pueden contactarnos a través de nuestro email: [email protected] ó nuestro Nro. Master 0212-9753060.
Genética prenatal. Una herramienta útil que debe conocerse bien para entenderse.
Genética prenatal. Una herramienta útil que debe conocerse bien para entenderse.
Por la Dra. Lucy Coleman
 Hoy día se estima que un 5% de los recién nacidos vivos presentan algún tipo de defecto congénito. Los antecedentes familiares, la edad avanzada al momento de concebir con los propios gametos, el consumo de drogas o teratógenos y el haber tenido hijos con alguna anomalía genética son factores de riesgo importantes a tomar en cuenta cuando se planifica un embarazo.
Hoy día se estima que un 5% de los recién nacidos vivos presentan algún tipo de defecto congénito. Los antecedentes familiares, la edad avanzada al momento de concebir con los propios gametos, el consumo de drogas o teratógenos y el haber tenido hijos con alguna anomalía genética son factores de riesgo importantes a tomar en cuenta cuando se planifica un embarazo.
Existen herramientas de diagnóstico prenatal que pueden ser de mucha ayuda para tomar decisiones en cuanto a embarazos que se presumen contienen alteraciones cromosómicas.
La ecografía prenatal siempre ha sido una herramienta muy útil para la evaluación del desarrollo del embarazo, especialmente si se realiza por especialistas expertos en el tema de ecografía. Sin embargo, la ecografía tiene limitaciones y acá es donde los especialistas en medicina genética han desarrollado métodos diagnósticos alternos o complementarios, para la evaluación prenatal de posibles alteraciones en el embarazo.
El diagnóstico genético prenatal consiste en el uso de técnicas de genética que permiten la detección de patologías hereditarias en el feto. Se realiza a partir de muestras de líquido amniótico o biopsia de vellosidad corial (tejido placentario). El objetivo es el de obtener información para adoptar las medidas terapéuticas o preventivas más adecuadas para evitar la transmisión de patologías. En este sentido la ética juega un rol fundamental puesto que la decisión a tomar puede ser difícil o traumática para las parejas afectadas.
Existe un examen bastante útil llamado Diagnóstico Genético Preimplantacional (Preimplantation Genetic Diagnosis – PGD); éste examen combina las técnicas de reproducción asistida con técnicas de diagnóstico molecular. El PGD permite seleccionar embriones sanos obtenidos a partir de personas portadoras de alteraciones genéticas, de esta forma se garantiza que los embriones seleccionados se encuentran sanos y esto reconforta a las parejas y evita la toma de decisiones difíciles cuando el embarazo ya se encuentra en curso.
Para la realización de todos estos exámenes es recomendable que los pacientes se encuentren bajo la supervisión de su médico especialista en medicina prenatal-fetal y en asesoría de un genetista para entender e interpretar de una forma más fácil los resultados obtenidos y los pasos a seguir. De igual forma siempre es recomendable la interconsulta con un psicólogo y orientador. Muchos resultados en genética pueden llegar a ser ambiguos y confusos, por lo que es aconsejable contar con un grupo de expertos que se encuentren familiarizados con el caso.
Todos aquellos pacientes que son afectados por alguna patología genética conocida, que sean portadores asintomáticos de alteraciones genéticas, con antecedentes familiares de patologías genéticas, antecedentes familiares de cáncer, afectados por enfermedades de difícil diagnóstico, con embarazos anteriores con malformaciones congénitas, abortos de repetición, parejas con problemas reproductivos, etc., todas estas parejas se ven beneficiadas con la medicina genética preimplantacional o prenatal.
Los consejeros genéticos prenatales colaboran con individuos, parejas, o familias que tengan una mayor probabilidad de concebir un hijo con un defecto congénito o una condición genética. Durante el embarazo, si se descubre que el bebé tiene un defecto congénito o una condición genética, es posible que le refieran a un consejero genético prenatal. El consejero ayudará a la pareja a entender la información médica, qué esperar y cómo prepararse para el nacimiento de un niño con necesidades especiales, y también conversará sobre las opciones que tiene la pareja, tales como la interrupción del embarazo o la adopción.
Los consejeros prenatales también ayudan a muchas familias que no tienen mucha probabilidad de tener un hijo con un defecto congénito o condición genética a entender sus opciones en cuanto a evaluaciones y pruebas prenatales. Los procedimientos tales como análisis de sangre y ecografías pueden ofrecer mayor información sobre la probabilidad de tener un bebé con un defecto congénito o una condición genética. National Society of Genetic Counselors; Genetic Alliance.
Washington (DC): Genetic Alliance; 2008.

Existe otro test prenatal no invasivo que se realiza a partir de una muestra de sangre periférica de la madre y puede realizarse desde la 7ma semana de gestación hasta la 12va con resultados muchos mas específicos (99%), incluso hasta la semana 20va (aunque con una reducción en su especificidad del 80%), sin embargo es una prueba que es mejor realizarla en el primer trimestre del embarazo. Este resultado se obtendrá a partir del ADN fetal que se encuentra en la sangre materna. No es necesario estar en ayunas para este examen. Mediante esta prueba se puede detectar el sexo del bebé a partir de la detección del cromosoma Y, trisomía 21 (Sindrome de Down), trisomía 18 (Sindrome de Edwards), trisomía 13 (Sindrome de Patau), monosomía X (Sindrome de Turner) o triploidías. Sin embargo, esta prueba no está concebida como diagnóstico clínico, es considerada un screening y no substituye las pruebas convencionales diagnósticas de patologías numéricas cromosómicas prenatales, esto debido a que su eficacia no es aún del 100%. Por lo que se sugiere verificar los resultados realizando correlación con cariotipo, amniocentesis y ecografías. Esta última nota es de importancia para los profesionales que están en uso combinado de técnicas genéticas con su práctica de medicina prenatal.
Muchas son las posiciones y puntos de vista en cuanto a estas últimas técnicas genéticas y profesionales expertos en medicina fetal prefieren mantenerse en uso de la ecografía y las técnicas invasivas como amniocentesis y biopsia corial, sin embargo es aconsejable abrirse a la nueva era genética y combinar el uso de las técnicas invasivas con las no invasivas y realizar una correlación de su veracidad. Es de notar que las técnicas invasivas implican un riesgo de pérdida fetal que se cifra entre el 0.5 al 3%. Los especialistas que han realizado estas correlaciones han encontrado una especificidad de mas de 99% (Inatal.org).
Tanto las técnicas invasivas como las no invasivas presentan limitaciones en cuanto a la ventana de tiempo en la que se pueden realizar. Por ello, el criterio del especialista es importante.
Cada laboratorio decide sus propios protocolos de trabajo y las consideraciones a tomar con cada caso particular. Lo fundamental es entender que para muchos pacientes los resultados pueden llegar a convertirse en un tormento mas que en un alivio, y en muchos casos los pacientes requieren una mayor orientación acerca de sus análisis.
Se debe manejar con cuidado el tema de la genética prenatal, la idea no es ocasionar problemas en lugar de soluciones. La idea es darle a los pacientes una visión mas amplia de la situación para tomar las medidas respectivas.
Cualquier información adicional no duden en contactarnos a través de nuestro [email protected]
Test de Reserva Ovárica. Ya entiendo todo!
Test de Reserva Ovárica. Ya entiendo todo! Por la Dra. Lucy Coleman
 Nuestra paciente acude a consulta y se sienta con mucha confianza, nos mira fijamente y nos dice: “ya tengo la casa, el carro, el dinero y ahora quiero el bebe”. Le preguntamos: “Que edad tienes?. Nos responde: 42 años. Nos quedamos en silencio por un momento y le comentamos que la reserva ovárica disminuye dramáticamente en pacientes por encima de los 40 años de edad. La paciente no se lo imaginaba, era como una novedad escuchar esa noticia. Por supuesto le realizamos una ecografía y observamos que su reserva folicular (donde viven los óvulos) se encuentra disminuida. Sin embargo pensamos que ella es una candidata ideal para el test completo de reserva ovárica que realizamos en Fertiaguerrevere y le comentamos acerca del test, sus costos, la logística para la toma de la muestra y la posibilidad de recibir resultados que puedan ocasionar un shock en ella. Sin embargo nuestra paciente decide realizarlo. El test Repro de Fertiaguerrevere es un test que combina un algoritmo de múltiples hormonas con la edad de la paciente. De igual forma se puede determinar cómo la paciente va a responder a la estimulación ovárica y el número de ovocitos de calidad que se pueden obtener en dicha estimulación.
Nuestra paciente acude a consulta y se sienta con mucha confianza, nos mira fijamente y nos dice: “ya tengo la casa, el carro, el dinero y ahora quiero el bebe”. Le preguntamos: “Que edad tienes?. Nos responde: 42 años. Nos quedamos en silencio por un momento y le comentamos que la reserva ovárica disminuye dramáticamente en pacientes por encima de los 40 años de edad. La paciente no se lo imaginaba, era como una novedad escuchar esa noticia. Por supuesto le realizamos una ecografía y observamos que su reserva folicular (donde viven los óvulos) se encuentra disminuida. Sin embargo pensamos que ella es una candidata ideal para el test completo de reserva ovárica que realizamos en Fertiaguerrevere y le comentamos acerca del test, sus costos, la logística para la toma de la muestra y la posibilidad de recibir resultados que puedan ocasionar un shock en ella. Sin embargo nuestra paciente decide realizarlo. El test Repro de Fertiaguerrevere es un test que combina un algoritmo de múltiples hormonas con la edad de la paciente. De igual forma se puede determinar cómo la paciente va a responder a la estimulación ovárica y el número de ovocitos de calidad que se pueden obtener en dicha estimulación.
 Conservadoramente la reserva ovárica siempre ha sido determinada mediante la ecografía evidenciando el número de folículos presentes en los óvulos y la medición de hormonas. Sin embargo, no todas las hormonas se encuentran disponibles en Venezuela y es una herramienta maravillosa contar con la medición de todas las hormonas esenciales para evaluar la verdadera reserva ovárica de la paciente. En el caso de nuestra paciente de 42 años obtuvimos un resultado alentador con un rango de obtención de 4 ovocitos de calidad. Al realizar el in vitro efectivamente obtuvimos 4 ovocitos de calidad y logramos un embarazo y nacimiento de un bebe sano. Incluso aún mantiene 2 embriones vitrificados.
Conservadoramente la reserva ovárica siempre ha sido determinada mediante la ecografía evidenciando el número de folículos presentes en los óvulos y la medición de hormonas. Sin embargo, no todas las hormonas se encuentran disponibles en Venezuela y es una herramienta maravillosa contar con la medición de todas las hormonas esenciales para evaluar la verdadera reserva ovárica de la paciente. En el caso de nuestra paciente de 42 años obtuvimos un resultado alentador con un rango de obtención de 4 ovocitos de calidad. Al realizar el in vitro efectivamente obtuvimos 4 ovocitos de calidad y logramos un embarazo y nacimiento de un bebe sano. Incluso aún mantiene 2 embriones vitrificados.
Cuando comenzamos con el uso de este test fuera de Venezuela nos encontrábamos un poco escépticos acerca de la veracidad y efectividad del mismo en comparación con la logística y el costo, pero cada día mas pacientes que lo realizan nos demuestran con sus resultados que el test es una herramienta de mucha ayuda. Para muchas pacientes ha sido la forma de comprender el por qué en tratamientos anteriores no han tenido resultados positivos o no han obtenido embriones de calidad. Para otras pacientes le afianza la idea de que tienen óvulos de calidad y que, contando con una muestra de semen de calidad, van a obtener embriones de buen grado. Para otras pacientes es un encuentro con la realidad para aceptar el hecho de que requieren de ovodonación. En cualquier caso este test es de mucha ayuda. Tenemos pacientes que nos han dicho: “ya entiendo todo!-comprendo el por qué no había podido quedar embarazada”, y hay pacientes que de igual forma entienden todo y saben que pueden usar o seguir usando sus óvulos para tener un bebe. De cualquier forma el test de reserva ovárica es una herramienta excelente.
La combinación de múltiples análisis en un solo algoritmo es una forma segura de prevenir la interpretación clínica incorrecta que pudiera ocurrir durante la medición de la reserva ovárica.

El test se realiza el segundo o tercer día del ciclo menstrual. Se realiza mediante la obtención de una muestra de sangre la cuál es analizada y los resultados se obtienen en una o dos semanas.
La reserva de óvulos que una mujer posee varía muchísimo de acuerdo a la edad que tenga en el momento que tome la decisión de tener un bebé, y esta reserva actual es la que será medida mediante el test. Esta es la reserva que estará disponible durante la estimulación hormonal y la aspiración de óvulos. La reserva ovárica de una mujer de 20 años es muy distinta a la de una mujer de 42 años de edad. Todas las mujeres nacen con el número determinado de óvulos que tendrán durante toda su vida, sin embargo este número va a cambiar durante el paso de los años. Independientemente de si la paciente piensa realizarse un procedimiento in vitro o no, este test Repro de Fertiaguerrevere suministra al especialista en medicina reproductiva con información valiosa acerca de la cantidad y calidad de los óvulos que tiene la paciente.
Ya que este test ha sido usado en muchas pacientes que acuden a la consulta de fertilidad es posible usar estos resultados en combinación para determinar la estimulación ovárica hormonal mas adecuada para cada caso. Estos resultados no realizan una predicción de implantación o embarazo. Estos resultados dependen de muchos factores en la pareja en conjunto (hombre y mujer), esta prueba solo mide la cantidad y calidad de óvulos presentes (reserva ovárica).
Para mayor información pueden contactarnos a través de nuestro [email protected]
El famoso Herpes virus genital.
El famoso Herpes virus genital por la Dra. Lucy Coleman
 El Herpes virus tiene la facultad de ser un virus altamente contagioso, puede ser transmitido de una persona a otra y tener una recurrencia crónica.
El Herpes virus tiene la facultad de ser un virus altamente contagioso, puede ser transmitido de una persona a otra y tener una recurrencia crónica.
Tiene tres subfamilias:
– Alphaherpesviridae que contiene los Herpes virus simplex 1, Herpes virus simplex 2 y Varicela zoster.
– Gammaherpesviridae que contiene los Herpes virus 4 y 8 que corresponden a Epstein-Barr y Sarcoma de Kaposi.
– Betaherpesviridae que contiene los herpes virus 5, 6 y 7 que corresponden a Citomegalovirus, virus linfotrófico y VHH7.
Se conocen 8 tipos de la familia Herpesviridae que ocasionan enfermedades en humanos:
VHH-1: es el herpes labial. También puede ocasionar la queratoconjuntivitis herpética.
VHH-2: produce el herpes genital, ocasiona vesículas y luego úlceras genitales.
VHH-3: es el virus de la varicela zoster, que produce la llamada Culebrilla y la varicela, que es una enfermedad altamente contagiosa.
VHH-4: es el virus de Epstein-Barr que provoca mononucleosis infecciosa.
VHH-5: es el citomegalovirus que también provoca mononucleosis, retinitis, hepatitis y otras enfermedades infecciosas.
VHH-6: es el virus de la roséola infantum.
VHH-7: provocando los mismos síntomas que el VHH-6.
VHH-8: virus del sarcoma de Kaposi.
 El herpes genital es una enfermedad de transmisión sexual que cualquier persona sexualmente activa puede contraer. La mayoría de las personas no manifiestan síntomas. Aún sin presentar los signos evidentes de enfermedad es posible que la pareja sexual se contagie.
El herpes genital es una enfermedad de transmisión sexual que cualquier persona sexualmente activa puede contraer. La mayoría de las personas no manifiestan síntomas. Aún sin presentar los signos evidentes de enfermedad es posible que la pareja sexual se contagie.
Este tipo de herpes es muy común. Según cifras de la Organización Mundial de la Salud en el año 2003 536 millones de personas de personas portaban el virus (16% de la población mundial), de ellas 65% eran mujeres. El grupo etario mas afectado se encuentra entre los 15 y 49 años de edad.
Se ha establecido que la presencia del virus del herpes es un factor significante en el incremento del riesgo de adquirir o contraer el virus de la inmunodeficiencia (VIH). Se estima que el riesgo de adquirir VIH durante un contacto sexual sin protección aumenta 5 veces cuando la persona tiene herpes y el riesgo de transmitir VIH aumenta 5 veces cuando la persona con VIH tiene lesiones genitales causadas por el herpes.
La mayoría de las personas con herpes genital no reconocen la enfermedad y se encuentran asintomáticos, por ellos este virus es tan fácil de ser diseminado. Las lesiones ocasionadas por este virus son generalmente dolorosas. Este virus puede ser transmitido por la madre a su bebé durante el nacimiento, por lo que es recomendable programar cesáreas en madres que sepan que portan el virus. Las infecciones neonatales pueden llegar a ser muy serias. Sin tratamiento, la mayoría de los bebés (mas del 80%) pueden morir, y aquellos que sobreviven sufren de daño cerebral irreversible. Según estudios, cuatro de cada nueve recién nacidos de madres con herpes genital son contagiados.
 El herpes es contraído al tener relaciones sexuales orales, vaginales o anales con una persona que tenga la enfermedad. El líquido que se encuentra en la lesión herpética contiene el virus y el contacto con ese líquido puede causar la infección. El virus también puede ser transmitido por una persona sin lesiones aparentes ya que el virus puede liberarse mediante la piel y propagar la infección.
El herpes es contraído al tener relaciones sexuales orales, vaginales o anales con una persona que tenga la enfermedad. El líquido que se encuentra en la lesión herpética contiene el virus y el contacto con ese líquido puede causar la infección. El virus también puede ser transmitido por una persona sin lesiones aparentes ya que el virus puede liberarse mediante la piel y propagar la infección.
La forma de prevenir el contagio con herpes es no tener relaciones sexuales con una persona que se conozca que porte la enfermedad, mantener relaciones sexuales totalmente monógamas con una persona que tenga resultados negativos para cualquier enfermedad de transmisión sexual ó el uso de condones de látex cada vez que se tengan relaciones sexuales, sin embargo es posible que los condones no lo protejan completamente del herpes ya que alguna lesión no visible puede encontrarse en una zona que no esté cubierta por un condón.
En caso de estar embarazada y saber que tiene la enfermedad, debe comunicárselo a su médico. Esta enfermedad le puede ocasionar abortos espontáneos. Debe realizársele un seguimiento estricto del embarazo para detectar cualquier malformación en el feto y coordinar la realización de la cesárea. En ocasiones se usan medicamentos al final del embarazo para evitar la transmisión de la enfermedad al bebé.
Para detectar la presencia de herpes debe realizarse una prueba de detección del virus del herpes, esta le dará el resultado si presenta el virus y en caso de presentarlo se puede detectar el tipo de cepa presente.
Tenga en cuenta que el herpes no tiene cura. Existen medicamentos que disminuyen la duración de las lesiones y disminuye enormemente la transmisión de la enfermedad a su pareja. El herpes es detectado a través de un cultivo viral en el laboratorio. Se usa una prueba de PCR (Polimesare Chain Reaction) similar a la prueba para determinar la carga viral de VIH, ya que no es un método muy sensitivo y no identifica cantidades pequeñas del virus. El método por PCR es 4 veces mas sensitivo.
El tratamiento antirretroviral no afecta mucho la reproducción del herpes, pero si el número y la duración de las lesiones ulcerosas.
 Hay que tener en cuenta que una relación con una pareja que posea el virus es una relación donde debe existir mucha comunicación y confianza para conversar acerca de todas las implicaciones y posibles consecuencias a futuro. No es fácil, sin embargo es posible llevar una relación sana tomando todas las medidas necesarias para evitar el contagio. Si usted tiene herpes y lo sabe, debe comunicárselo a su pareja honestamente, de igual forma deben conversar acerca de los riesgos. El uso de condones, como lo mencioné anteriormente, disminuye el riesgo de contagio pero no por completo. Incluso sin síntomas evidentes es posible el contagio.
Hay que tener en cuenta que una relación con una pareja que posea el virus es una relación donde debe existir mucha comunicación y confianza para conversar acerca de todas las implicaciones y posibles consecuencias a futuro. No es fácil, sin embargo es posible llevar una relación sana tomando todas las medidas necesarias para evitar el contagio. Si usted tiene herpes y lo sabe, debe comunicárselo a su pareja honestamente, de igual forma deben conversar acerca de los riesgos. El uso de condones, como lo mencioné anteriormente, disminuye el riesgo de contagio pero no por completo. Incluso sin síntomas evidentes es posible el contagio.
En Fertiaguerrevere hemos atendido a muchas parejas que portan enfermedades de transmisión sexual; muchas de estas parejas son dignas de nuestra admiración por el apoyo que se ofrecen entre ellos y la relación de confianza que llegan a desarrollar. Con esto no me refiero a que una relación con una persona contagiada será una relación fácil, sino que es una relación que contiene un reto extra. Y este reto extra es decisión personal de cada individuo en aceptarlo o dejarlo pasar. Después de todo contamos con libre albedrío.
Este artículo está dedicado a quienes en algún momento necesitaron mas orientación acerca de este virus.
Virus Del Papiloma Humano. Un Virus Capaz de Destrur Familias.
Virus Del Papiloma Humano. Un Virus Capaz de Destrur Familias.
Por: Dra. Carmen Navarro
 Hablar de VPH como un tema de conversación, puede que no sea algo muy difícil de hacer, pero hablar de” TU VPH”, sin duda alguna cambia enormemente el panorama porque afecta la parte del cuerpo más identificable como el centro de la sexualidad femenina y masculina y de las relaciones íntimas.
Hablar de VPH como un tema de conversación, puede que no sea algo muy difícil de hacer, pero hablar de” TU VPH”, sin duda alguna cambia enormemente el panorama porque afecta la parte del cuerpo más identificable como el centro de la sexualidad femenina y masculina y de las relaciones íntimas.
Las enfermedades que afectan el sistema reproductor, especialmente el femenino, pueden provocar alteraciones de la sexualidad y complicaciones psicodinámicas, principalmente a consecuencia de sentimientos de culpa, que llevaran la vida psicosexual de la paciente a un caos si no se toman las medidas adecuadas y la orientación correcta por parte del médico tratante.
FRECUENCIA O INSIDENCIA DEL VPH EN LA POBLACION MUNDIAL:
Lo que debemos saber, en primer lugar; es que entre el 50 al 80% de las mujeres y más del 80% de los hombres sexualmente activos en todo el mundo serán infectadas con el virus del VPH, pero la mayoría de estas infecciones son combatidas efectivamente por el sistema inmune de cada paciente, y pasan como una infección viral cualquiera.
EL ESLABÓN PERDIDO Y LA CAUSA MÁS FRECUENTE DE DESTRUCCION DE UNA FAMILIA.
Cuando en el consultorio, hago de rutina un examen ginecológico (el cual debe hacerse la mujer religiosamente, al menos una vez al año), y al aplicar el ácido acético o el lugol al cuello uterino (como parte del estudio) evidencio lo que nosotros llamamos “reacción acetoblanca o alguna imagen hipocaptante al lugol sugestiva de VPH”, lo pienso muy bien antes de comentarle a la paciente, porque, una vez que te dicen que tienes VPH, lo primero que te dices es: “MI ESPOSO ME FUE INFIEL Y EN QUE MOMENTO ME LO PASO”, sobre todo, si tus ultimas citologías han sido normales.
SALVEMOS LA RELACION:
Ya sabemos que el 80% de los hombres sexualmente activos tienen VPH, que entre el 50 al 80% de las mujeres sexualmente activas, también tienen VPH, que, en la mayoría de las ocasiones la enfermedad no se manifiesta porque el sistema inmunológico de ambos es capaz de combatir el virus. Solo el 10% de los hombres desarrollara lesiones visibles como las verrugas, que generalmente se localizan debajo del pene o detrás del glande o como nosotros llamamos: “Surco balano prepucial” , en las mujeres, afortunadamente, el virus es más susceptible de ser evidenciado, por el examen ginecológico, el cual nos orienta sobre la presencia de la patología.
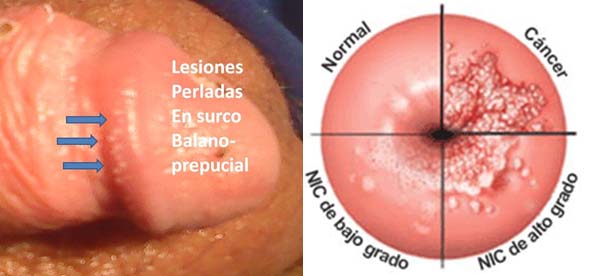
Fíjense, el hecho de que en ninguna de citologías anteriores le saliera el VPH, no significa que, una vez descubierta una lesión la infección es reciente, usted puede que lleve años con su virus y no haberlo manifestado porque su sistema inmune fue lo suficientemente eficaz como para evitar la replicación del virus, pero, a veces, por algún motivo, nuestro sistema inmunológico se hace débil, lo que le permite a los virus replicarse y manifestar la patología.
En el 90% de los hombres, no hay manifestación clínica, es decir “NO LE SALE NADA”, examen físico, cultivos, cistoscopias y generalmente “NADA”, eso agrega más tensión, aumenta o redirecciona el señalamiento de la culpa, sobre todo si ambos han tenido parejas anteriores. No existe boleta de excarcelamiento para ella o para él; el virus del VPH, se transmite sexualmente, si ustedes son pareja y uno lo tiene, por supuesto que el otro también lo tiene, aunque este no sea visible, dejen de culparse o de buscar fantasmas, siempre les digo a mis pacientes, “si su relación está mal, y desean terminarla, que sea por otra causa distinta al VPH”, esta no es la mejor, porque le puede pasar lo mismo con la próxima pareja y usted no va a terminar una relación por un virus que no sabemos si se lo contamino incluso en el canal del parto al nacer, o por compartir ropa interior, o por contacto con objetos infectados, incluso espéculos mal esterilizados.
QUE DEBE HACERSE ANTE EL DIAGNOSTICO DEL VPH?
Si el diagnóstico es al hombre, acuda al urólogo, ellos son los profesionales indicados para tratar esta patología en el varón, confié en su médico y sea religioso con su tratamiento, recuerde que este virus está asociado con cáncer genital, no se descuide. Y usted señora, acompáñelo, sin culparlo recuerde que el origen real es incierto al igual que el momento en el que el virus se manifiesta porque depende de que tan fuerte este el sistema inmunológico para defenderse del virus.
Si la diagnosticada es usted, no se angustie, lo ideal es que luego de una citología con VPH, usted se realice una tipificación del virus, existen más de 100 cepas de VPH y dos de ellas, la 16 y la 18 altamente oncogénicas, es decir; producen cáncer. Esa es la razón por la que además, usted deberá realizarse una biopsia del cuello para determinar el tipo de lesión que tiene y el grado de extensión de la misma.
VPH no es sinónimo de cáncer, recuerde que hay más de 100 tipos de los cuales prácticamente solo dos, son cancerígenos, el gran detalle acá, es que, el cáncer de cuello uterino, es la primera causa de muerte por cáncer de la mujer en el mundo, y está bien definida la alta relación entre virus del VPH 16 y 18 y cáncer de cuello uterino, cada año se detectan 500.000 casos nuevos de cáncer de cuello y se dice que cada 2 minutos muere una mujer en el mundo por esta causa.
Es tan sencillo evitar todo este desastre con el simple hecho de hacerse una citología al menos una vez al año, lo ideal además seria poder vacunarnos en contra del VPH, lamentablemente, de los 35 países de la Organización Pamericana de la Salud, 6 no tienen aprobada la vacuna contra el VPH, y Venezuela es uno de ellos, lograr esta vacuna sería muy positivo ya que en Venezuela el cáncer de cuello uterino es un problema de salud pública. En nuestra población femenina, es la localización tipográfica más frecuente con una incidencia del 25,54%, seguida de cáncer de mama (16,42%) y cáncer de colon y recto (7,03%).
Cada año se detectan 3.000 casos nuevos de cáncer de cuello uterino en mujeres en edades comprendidas entre 25 y 64 años. La afección además de ser la más frecuente, es la primera causa de muerte oncológica en las mujeres venezolanas.
QUE VIENE DESPUES DE QUE LA MUJER ES DIAGNOSTICADA CON VPH?
CITOLOGIA. Si es positiva usted debe ir a Tipificación, para saber cuál es el virus o cual cepa tiene.
Biopsia, para saber qué tan profunda es su lesión.
Su biopsia puede resultar de la siguiente forma: NIC I (neoplasia intraepitelial cervical grado I, o displasia leve) es la lesión de más bajo riesgo, solo un 3% de ellas será capaz de desarrollar un cáncer en unos 11 años, pero revierte espontáneamente, y generalmente se va con el solo hecho de haberse realizado una biopsia. Es decir, el 80% de las mujeres borraran la enfermedad por completo en uno o dos años.
NIC II O NIC III. Estas son de alto riesgo, la presencia de un VPH de alto riesgo, no predice por si sola el desarrollo de cáncer cervical, dependiendo de la población cribada, solo el 3% al 10% de las mujeres infectadas desarrollaran un cáncer cervical o una lesión de alto riesgo.
VIDEO
Lo ideal es realizar un cono, es decir, extraer una parte de su cuello para tratar de eliminar la enfermedad, puede ser con bisturí, con láser o con un asa, su médico le dirá la técnica más adecuada para usted.
En ocasiones, el NIC III al igual que el carcinoma in situ, ameritan tratamientos más agresivos que su médico le explicará.
Sea cual sea el diagnostico, usted no debe descuidarse, sus citologías serán más frecuentes, no debe angustiarse solo siga el tratamiento al pie de la letra.
LA GRAN PREGUNTA: SI ME QUITO LA PARTE DEL CUELLO ENFERMA, MI ESPOSO ME VOLVERA A CONTAMINAR?
La respuesta es NO, sobre todo si él salió negativo en todas las pruebas (recuerden que el hecho de tener pruebas negativas no quiere decir que el no lo tenga, solo no lo manifiesta ) o no ha sido la única pareja, el origen de la enfermedad es difícil saberlo, pudo usted haberse contaminado de las otras formas descritas anteriormente, la mejor cura del VPH, aparte del elegido por el urólogo o por nosotros los ginecólogos según el caso lo amerite, es una terapia de afecto, de acercamiento entre las parejas, relajarse, y disfrutar es una muy sana forma de fortalecer su sistema inmunológico, las angustias desmedidas, los pensamientos fuera de lugar, los volverán a ambos más vulnerables al virus. En el caso de la presencia de verrugas en el hombre o en la mujer, lo ideal, es eliminarlas, para que de esta manera el factor físico y el psicológico desaparezcan.
“La familia es un valor, la pareja es ese bastón que elegimos para caminar por el sendero de la vida, no deje que un virus tenga la capacidad de destruir su familia, combátalo con amor y con sentido común, y no se descuide con su tratamiento”.
¿Que efectos tiene el alcohol sobre la fertilidad femenina y masculina y sobre el feto?
¿Que efectos tiene el alcohol sobre la fertilidad femenina y masculina y sobre el feto? Por: Dra. Carmen Navarro.
 El consumo de alcohol en el mundo es cada vez mayor, y sorprendentemente, inicia en edades muy tempranas en nuestro país. Muchos estudios relacionan el consumo de alcohol con disminución de la fertilidad tanto en hombres como en mujeres.
El consumo de alcohol en el mundo es cada vez mayor, y sorprendentemente, inicia en edades muy tempranas en nuestro país. Muchos estudios relacionan el consumo de alcohol con disminución de la fertilidad tanto en hombres como en mujeres.
En un interesante estudio publicado por la Revista Ciencias de Venezuela en el 2010, afirma que el 60% de la población venezolana consumía alcohol, y que la edad de inicio en las mujeres es a los 12 años y a los 10 años en los varones. Sin embargo, en otro estudio publicado el 2 de noviembre del 2013 llevado por la Facultad Latinoamericana de Ciencias Sociales (FLACSO) y avalado por la Oficina Nacional Antidrogas (ONA) dice que : “El consumo de alcohol, cigarrillos y otras drogas en Venezuela se inicia a los 7 años y con consumo en casa”, y que Venezuela es el país donde más litros de alcohol se consume (8,9 anuales por persona) y le siguen República Dominicana (8 litros), Brasil (6,9), Colombia (6,3), México (4,8), Nicaragua (4,2), Costa Rica (3,9), Perú (3,7) y El Salvador (2,6).
El alcohol es una de las substancias de consumo más generalizado. Cada vez hay más estudios que relacionan el consumo de alcohol con disminución de la fertilidad tanto en hombres como en mujeres.
¿Cómo afecta el consumo de alcohol la fertilidad en las mujeres?
Las mujeres que consumen alcohol en exceso pueden sufrir ausencia de reglas o trastornos de la ovulación. Además, las mujeres embarazadas que toman más de 14 unidades por semana, sobre todo durante el importantísimo primer trimestre, tienen un mayor riesgo de sufrir un aborto, de experimentar complicaciones durante el embarazo y de tener un bebé con anomalías fetales.
EN LA MUJER EL ALCOHOL TOMADO CRONICAMENTE PRODUCE DISMINUCION DE LA LIBIDO, ATROFIA EN AMBOS OVARIOS, ALTERACIONES MENSTRUALES Y OBESIDAD, DISMINUYENDO DE ESTA FORMA LA CAPACIDAD DE REPRODUCIRSE…
 En general, las mujeres son más susceptibles al efecto nocivo del alcohol por tener una absorción gastrointestinal más rápida y una metabolización más lenta a través de la enzima alcoholdeshidrogenasa. Además, dicha enzima, se expresa en menor cantidad en mujeres.
En general, las mujeres son más susceptibles al efecto nocivo del alcohol por tener una absorción gastrointestinal más rápida y una metabolización más lenta a través de la enzima alcoholdeshidrogenasa. Además, dicha enzima, se expresa en menor cantidad en mujeres.
Se estima que un consumo diario de 2-3 bebidas alcohólicas (140g por semana) en mujeres multiplica por 1,6 el riesgo de infertilidad. Se relaciona con problemas de la ovulación ya que se puede alterar la regulación hormonal que lleva a la consecución de un ciclo ovárico normal. También existe peor pronóstico perinatal si se sigue consumiendo (partos prematuros, bajo peso al nacimiento, muerte fetal y el denominado síndrome de alcoholismo fetal, caracterizado por alteraciones faciales, anomalías cardíacas, retraso del crecimiento, trastornos de desarrollo psicomotor.
¿Cómo afecta el consumo de alcohol la fertilidad masculina?
Los hombres que consumen regularmente grandes cantidades de alcohol (una gran cantidad es considerada cuatro o más tragos en una noche o en una misma tarde) son más propensos a padecer problemas con su fertilidad. Los alcohólicos y aquellos que beben alcohol excesivamente han incrementado los incidentes de desarrollar espermatozoides anormales y de presentar un bajo conteo espermático, factores que eventualmente pueden llegar a provocar impotencia. Estos hombres experimentan dificultades para alcanzar y para mantener una erección, debido al gran depósito de radicales libres en los cuerpos cavernosos del pene. Por otra parte, dado que el alcohol causa daños en el hígado; los bebedores compulsivos son más propensos a presentar elevados niveles de estrógeno en sus organismos, debido a que las enzimas hepáticas que los metabolizan se destruyen por la presencia masiva del mismo. Estos elevados niveles podrían llegar a causar efectos adversos en el desarrollo de espermatozoides o directamente suprimir la producción de esperma. Al igual que lo que sucede con las toxinas; el alcohol podría aniquilar las células generadoras de esperma y ejercer efectos adversos sobre los niveles hormonales masculinos.
 EL ALCOHOL EN LOS TESTICULOS DISMINUYE LA PRODUCCION DE TESTOSTERONA, POR ENDE DISMINUYE LA ESPERMATOGENESIS, ESTO CONLLEVA A LA ATROFIA TESTICULAR, TAMBIEN PRODUCE IMPOTENCIA SEXUAL. LOS PACIENTES ALCOHOLICOS PUEDEN ADEMAS PRESENTAR GINECOMASTIA DEBIDO A QUE EN ELLOS AUMENTAN LOS NIVELES DE ESTROGENOS, PRODUCTO DE LA INCAPACIDAD DEL HIGADO ENFERMO DE METABOLIZAR LA MISMA, LO QUE LLEVA A AUMENTO DE SUS NIVELES EN SANGRE Y GINECOMASTIA.
EL ALCOHOL EN LOS TESTICULOS DISMINUYE LA PRODUCCION DE TESTOSTERONA, POR ENDE DISMINUYE LA ESPERMATOGENESIS, ESTO CONLLEVA A LA ATROFIA TESTICULAR, TAMBIEN PRODUCE IMPOTENCIA SEXUAL. LOS PACIENTES ALCOHOLICOS PUEDEN ADEMAS PRESENTAR GINECOMASTIA DEBIDO A QUE EN ELLOS AUMENTAN LOS NIVELES DE ESTROGENOS, PRODUCTO DE LA INCAPACIDAD DEL HIGADO ENFERMO DE METABOLIZAR LA MISMA, LO QUE LLEVA A AUMENTO DE SUS NIVELES EN SANGRE Y GINECOMASTIA.
En conclusión, debemos difundir al máximo entre nuestros familiares y amigos esta información, tristemente me toca recibir cada día parejas muy jóvenes con severos trastornos de fertilidad y donde prácticamente la única salida para ellos es la donación de óvulos en el caso de la mujer o la donación de semen en los hombres.
“No se trata de dejar de beber, se trata de hacerlo con conciencia y responsabilidad”.
Hablemos de Endometriosis
Hablemos de endometriosis.
Por la Dra. Lucy Coleman
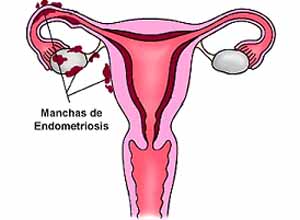 La endometriosis representa uno de los problemas a los que los especialistas en medicina reproductiva nos encontramos en la consulta de fertilidad. Es una enfermedad algo confusa, puede presentar síntomas inespecíficos que incluso pueden hasta confundirse ó pasar desapercibidos hasta que finalmente logra diagnosticarse ya sea ecosonográficamente ó por medio de cirugía. Por ello esta enfermedad debe tenerse siempre. Su diagnóstico diferencial definitivo se realiza mediante biopsia la cuál es tomada durante la cirugía.
La endometriosis representa uno de los problemas a los que los especialistas en medicina reproductiva nos encontramos en la consulta de fertilidad. Es una enfermedad algo confusa, puede presentar síntomas inespecíficos que incluso pueden hasta confundirse ó pasar desapercibidos hasta que finalmente logra diagnosticarse ya sea ecosonográficamente ó por medio de cirugía. Por ello esta enfermedad debe tenerse siempre. Su diagnóstico diferencial definitivo se realiza mediante biopsia la cuál es tomada durante la cirugía.
La enfermedad se caracteriza por presencia de tejido endometrial fuera de la cavidad endometrial del útero. Se diferencia de la adenomiosis en que la presencia de tejido endometrial se encuentra fuera del tejido muscular (miometrio) y en la adenomiosis se encuentra en esta capa muscular del útero.
 Es una enfermedad generalmente asintomática. Sin embargo, cuando se hace sintomática se manifiesta con dolor y éste se agrava con las menstruaciones. Pueden aparecer masas anexiales. Esta enfermedad afectará a la mujer en toda su vida fértil, desde la menarquía hasta la menopausia.
Es una enfermedad generalmente asintomática. Sin embargo, cuando se hace sintomática se manifiesta con dolor y éste se agrava con las menstruaciones. Pueden aparecer masas anexiales. Esta enfermedad afectará a la mujer en toda su vida fértil, desde la menarquía hasta la menopausia.
Esta enfermedad se encuentra muy relacionada con infertilidad. Un aproximado de 50% de las mujeres infértiles tienen endometriosis. Esta es una enfermedad que afecta la calidad de vida de las pacientes. Su etiología es desconocida aún, pero se está estudiando la transmisión genética, su implicación inmunológica y endocrina. El tejido endometrial se puede encontrar en cualquier área del cuerpo, por lo que existe una clasificación de endometriosis de acuerdo a su localización.
Los endometriomas (quistes ováricos) se forman por acumulación del sangrado menstrual, pueden tener diferentes tamaños y se conocen también como los quistes achocolatados por su alto contenido de sangre y detritus.
No existe una cura para la endometriosis, sin embargo existen tratamientos dirigidos al dolor, tratamientos hormonales y la cirugía. El tratamiento para el dolor se usa en caso de pacientes que presenten los síntomas de dolor, se usan analgésicos. El tratamiento hormonal está enfocado en disminuir la acción estrogénica. Se pueden usar píldoras anticonceptivas orales con solo progestágenos (1).
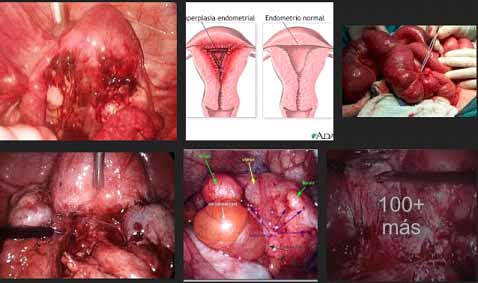 También se usan los progestágenos en forma continua como el acetato de medroxiprogesterona. Otro protocolo es el uso de análogos de la hormona liberadora de gonadotropina como el acetato de leuprolide, los inhibidores de la aromatasa como el letrozole. Y el tratamiento quirúrgico es la mejor opción para extraer o extirpar el tejido endometrial. Actualmente hay grupos de investigadores en Turquía probando diferentes alternativas de tratamiento con agentes inmunomoduladores como el interferón humano, se han reportado excelentes resultados.(2)
También se usan los progestágenos en forma continua como el acetato de medroxiprogesterona. Otro protocolo es el uso de análogos de la hormona liberadora de gonadotropina como el acetato de leuprolide, los inhibidores de la aromatasa como el letrozole. Y el tratamiento quirúrgico es la mejor opción para extraer o extirpar el tejido endometrial. Actualmente hay grupos de investigadores en Turquía probando diferentes alternativas de tratamiento con agentes inmunomoduladores como el interferón humano, se han reportado excelentes resultados.(2)
Por lo tanto a las pacientes con síntomas de endometriosis les aconsejamos acudir a su médico para decidir el tratamiento mas adecuado. Y para los profesionales en medicina reproductiva tratando a pacientes con endometriosis les recomendamos realizar un estudio exhaustivo que descarte cualquier otra posible causa y cuando se diagnostique la endometriosis tomar el tratamiento mas adecuado al paciente, dependiendo de las circunstancias.
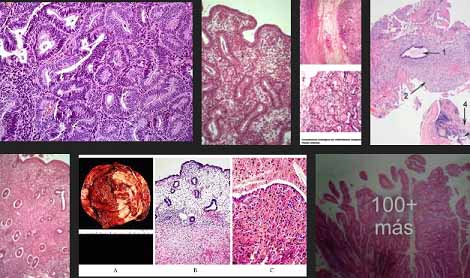 En casos de procedimientos de fertilidad las estimulaciones hormonales sirven de mucha ayuda para tratar esta enfermedad. Tenemos buenas tasas de embarazos de pacientes con estas condiciones. Mujeres con endometriosis tienen la misma probabilidad en lograr un embarazo clínico que las mujeres con cualquier otra causa de infertilidad (3).
En casos de procedimientos de fertilidad las estimulaciones hormonales sirven de mucha ayuda para tratar esta enfermedad. Tenemos buenas tasas de embarazos de pacientes con estas condiciones. Mujeres con endometriosis tienen la misma probabilidad en lograr un embarazo clínico que las mujeres con cualquier otra causa de infertilidad (3).
Para más información pueden contactarnos a través de [email protected]
(1) In search of molecular mechanisms in endometriosis. Jeong JW. Endocrinol. 2014 Apr;155(4):1178-80.
(2). Effectiveness of different immunomodulator agents in the treatment of experimentally induced endometriosis. Nese Gul Hilali, Barut Aykut. Harma Mehmet, Serdar, Harma Muge. Journal or Turkish-German Gynecological Assotiation 01/2009.
(3) The impact of endometriosis and its staging on assisted reproduction outcomes: a systematic review and meta-analysis. Barbosa MA, Teixeira DM, Navarro PA. Ultrasound Obstet. Gynecol. 2014 Mar 17.
Qué sabemos acerca de la fertilidad cuando llegamos a los cuarenta?
Qué sabemos acerca de la fertilidad cuando llegamos a los cuarenta?
Por la Dra. Lucy Coleman
 Sabemos que luego que la mujer pasa los 30 años su fertilidad comienza a disminuir de forma progresiva. Luego de esta edad es más difícil quedar embarazadas, aumenta la incidencia de alteraciones cromosómicas y se incrementa la posibilidad de abortos. Luego de los 40 años la situación es mucho mas compleja. El porcentaje de infertilidad luego de los 40 supera el 80%. De igual forma la tasa de pérdida de embriones en mujeres por encima de los 40 años es el 95% (1).
Sabemos que luego que la mujer pasa los 30 años su fertilidad comienza a disminuir de forma progresiva. Luego de esta edad es más difícil quedar embarazadas, aumenta la incidencia de alteraciones cromosómicas y se incrementa la posibilidad de abortos. Luego de los 40 años la situación es mucho mas compleja. El porcentaje de infertilidad luego de los 40 supera el 80%. De igual forma la tasa de pérdida de embriones en mujeres por encima de los 40 años es el 95% (1).
Hoy en día el estilo de vida juega un rol muy importante en la decisión de la mujer en convertirse en madre a una edad tardía. Nos encontramos en una sociedad donde la mujer puede ocupar cargos hasta mejor remunerados que hombres, y la liberación femenina ha colaborado con el hecho de que las mujeres decidan tomar riendas de sus vidas y planificar cuando es el mejor momento para dedicar tiempo en convertirse en madres. El problema es que una vez que este momento llega ya los años dorados han pasado, y por ende el organismo ya ha usado la mayor reserva de óvulos de calidad (usados en cada ciclo ovulatorio), y los óvulos restantes son aquellos que tienen mas incidencias de presentar alteraciones cromosómicas ó simplemente su calidad no es la ideal y no se logra el embarazo. Existen estudios serios de profesionales que han realizado entrevistas a múltiples mujeres empresarias, trabajadoras de distintos rubros, donde ellas mismas manifiestan su desconocimiento de este hecho importante de disminución de fertilidad luego de los 30-35 años de edad (2) (3).
 Conforme la mujer envejece de la misma forma los ovocitos envejecen y su capacidad de dividirse y distribuir adecuadamente su material genético disminuyen. Por lo que se da lugar a alteraciones cromosómicas que pueden ser compatibles ó no compatibles con la vida (éstas últimas terminan usualmente en abortos). Por ello, toda mujer por encima de los 40 años que logre un embarazo debe considerar los análisis genéticos prenatales para descartar alteraciones cromosómicas. Existe una gama de análisis prenatales innovadores que pueden descartar con mucha precisión la existencia de estas alteraciones. También existe la posibilidad de descarte de estas alteraciones cromosómicas mediante un exámen de sangre a las 8 semanas de embarazo (ver análisis prenatales genéticos de Allu Cryobanks International). Este tipo de análisis permite un diagneostico bastante precoz y mucho menos invasivo que la biopsia de vellosidades coriales ó la amniocentesis que se realizan luego de los 4 meses de gestación.
Conforme la mujer envejece de la misma forma los ovocitos envejecen y su capacidad de dividirse y distribuir adecuadamente su material genético disminuyen. Por lo que se da lugar a alteraciones cromosómicas que pueden ser compatibles ó no compatibles con la vida (éstas últimas terminan usualmente en abortos). Por ello, toda mujer por encima de los 40 años que logre un embarazo debe considerar los análisis genéticos prenatales para descartar alteraciones cromosómicas. Existe una gama de análisis prenatales innovadores que pueden descartar con mucha precisión la existencia de estas alteraciones. También existe la posibilidad de descarte de estas alteraciones cromosómicas mediante un exámen de sangre a las 8 semanas de embarazo (ver análisis prenatales genéticos de Allu Cryobanks International). Este tipo de análisis permite un diagneostico bastante precoz y mucho menos invasivo que la biopsia de vellosidades coriales ó la amniocentesis que se realizan luego de los 4 meses de gestación.
Los resultados obtenidos en in vitros realizados en mujeres por encima de los 40 años están siendo mas alentadores hoy día pero continúan siendo muy por debajo de los resultados que se obtienen en mujeres por denajo de esta edad (2).
Se debe considerar la posibilidad de usar donantes de óvulos en los casos de mujeres con una reserva ovárica disminuída y que deseen realizar in vitro. De esta forma se cuenta con un respaldo en caso de presentar óvulos de baja calidad. Es una decisión difícil pero no debe ser descartada si se quiere lograr el éxito de un embarazo sano. En pacientes por encima de los 42 años es mucho mas aconsejable el uso de ovodonación ya que la reserva ovárica en estas pacientes se encuentra mucho mas disminuída.
A pesar de todo lo dicho anteriormente es un hecho que la proporción de pacientes por encima de los 40 años que acuden a las clínicas de fertilidad para lograr un embarazo se encuentra en aumento y continua aumentando. Por lo que el enfoque de los especialistas se encuentra mas en lograr un resultado positivo pero haciendo mas énfasis en los embarazos sanos y las evaluaciones prenatales con análisis cromosómicos.
Sabemos de mujeres reconocidas que han logrado embarazos sanos luego de los 40 años de edad, entre ellas: Jennifer López, Halle Berry, Marcia Cross, Carla Bruni, Julianne Moore, la cantante Thalía, Nicole Kidman y Madonna entre otras.
Para mayor información pueden escribirnos a través de [email protected]
(1). Reproductive efficiency of women over the age of 40 and the risk of multiple pregancies. Bromer JG, Sakkas D, Siano LJ, Benadiva CA, Patrizio P. Reprodu Biomed Online. 2009;19.
(2). Reproductive potential in the older woman. Gindoff PR, Jewelewicz R. Fertil Steril, 1986;46(6):989-1001.
(3). Age shock: misperceptions of the impact of age on Fertility before and after IVF in women who conceived after age 40. Mac Dougall K, Beyene Y, Nachtigall RD. Hum Reprod. 2013 Feb;28(2):350-6.
Glosario de Términos en Reproducción Humana
GLOSARIO DE TÉRMINOS EN REPRODUCCIÓN HUMANA
Aborto: Pérdida del producto de la concepción antes de que sea viable. Se acepta como peso del feto inferior a 500 gramos y antes de las 20 semanas de embarazo. El aborto puede ser espontáneo o inducido por terminación deliberada del embarazo.
Acrosoma: Corpúsculo parecido a un sombrero, rico en enzimas, que rodea la mitad anterior de la cabeza de un espermatozoide. Su activación (reacción acrosómica) tiene un papel fundamental en el proceso de fertilización fisiológica del ovocito.
Adenomiosis: Presencia anormal de glándulas endometriales (mucosa de la cavidad uterina) en el espesor del músculo uterino, que produce un aumento de volumen y fibrosis de este órgano, pudiendo producir dolores pelvianos y hemorragias.
ADN (acido desoxirribonucléico): Material genético localizado en el núcleo de las células responsable de la transmisión de las características hereditarias (fenotipo y genotipo).
Alelo: Cada una de las formas en que puede presentarse un gen en un determinado locus de cromosomas homólogos.
Alfafetoproteína (AFP): proteína producida por el feto (saco vitelino, intestino e hígado) en desarrollo, que está presente en el líquido amniótico, y en cantidades menores en la sangre de una mujer embarazada. La presencia de niveles anormales de AFP en un exámen de sangre realizado entre las semanas 14 y 18 de embarazo puede indicar la existencia de anormalidades en el feto como defecto en la formación del tubo neural.
Amenorrea: Ausencia de menstruaciones por tres meses o mas.
Amenorrea primaria: Ausencia de menarquía (menstruación inicial). Se diagnostica amenorrea primaria cuando a los 14 años no ha aparecido la regla en ausencia de caracteres sexuales secundarios o cuando con caracteres sexuales secundarios presentes no ha aparecido la regla a los 16 años de edad.
Amenorrea secundaria: Ausencia de menstruación, después de la menarquía (menstruación inicial).
Amniocentesis: Procedimiento diagnóstico prenatal en el cual se extrae una cantidad pequeña de líquido amniótico. Generalmente se practica con guía ecosonográfica con la ayuda de una aguja insertada en el útero de una mujer embarazada a través de la pared abdominal; usualmente esa muestra sirve para detectar anormalidades genéticas o madurez del feto.
Análisis: medio de estimar la concentración d una sustancia de importancia clínica para ayudar al médico a diagnosticar el origen de un conjunto de síntomas. Los resultados pueden ser cuantitativos )por ejemplo, la proporción de glóbulos rojos de una cierta cantidad de sangre) o cualitativa (generalmente una respuesta “afirmativa” o “negativa” como en el caso de una prueba de embarazo).
Análisis de semen: es el estudio del semen para determinar el número de espermatozoides por mililitro, la movilidad, la morfología de los espermatozoides y otras características revelantes.
Andrógenos: grupo de hormonas sexuales masculinas. Los andrógenos también son producidos en pequeñas cantidades por los ovarios y la corteza adrenal de las mujeres. Los más frecuentes son: testosterona, androstenediona, dihidroepiandrosterona (DHEA) y dihidrotestosterona.
Andrología: Especialidad médica que trata los desórdenes del sistema reproductor masculino, fundamentalmente la infertilidad y las disfunciones sexuales.
Aneuploide: célula o individuo con un número de cromosomas que no es múltiplo exacto del número haploide. Los ejemplos más frecuentes son las trisomías o monosomías.
Aneyaculación: ausencia de eyaculación luego del orgasmo.
Anidación: conocida también como nidación. Es la implantación del huevo fecundado en el endometrio del útero.
Anovulación: ausencia de ovulación.
Anticuerpo: Los anticuerpos (también conocidos como inmunoglobulinas, abreviado Ig) son glicoproteínas del tipo gamma globulina. Pueden encontrarse de forma soluble en la sangre u otros fluidos corporales de los vertebrados, disponiendo de una forma idéntica que actúa como receptor de los linfocitos B y son empleados por el sistema inmunitario para identificar y neutralizar elementos extraños tales como bacterias, virus o parásitos.
Antigeno: cualquier sustancia extraña al organismo que produce una reacción inmune.
ARN (acido ribonucleico): molécula formada por un ribonucleótido de longitud variable que contiene uracilo en vez de timina. Hay tres tipos: ARN mensajero (ARNm), ARN ribosomal (ARNr) y ARN de transferencia (ARNt).
Aspiración de ovocitos: recuperación de los ovocitos contenidos en los foleiculos maduros para la fecundación in vitro mediante técnicas de reproducción asistida. Se realiza por via vaginal con una guía ecográfica bajo sedación.
Aspiración quirúrgica de espermatozoides del epipídimo: técnica usada para extraer espermatozoides directamente desde el epidídimo para su uso en técnicas de in vitro ó su congelación para el futuro. Se usa en casos de azoospermia (ausencia de espermatozoides en el eyaculado).
Astenozoospermia: condición por la cual los espermatozoides pierden o reducen su movilidad.
Autosoma: cualquier cromosoma que no es un cromosoma sexual. En humanos hay 22 pares de autosomas.
Azoospermia: ausencia de espermatozoides en el semen eyaculado.
AZF: Es el estudio molecular de una familia de genes, localizada en el brazo largo del cromosoma Y del varón que se relaciona con el proceso de espermatogénesis.
Bandas G: bandas horizontales observadas en los cromosomas tras la tinción con Giemsa.
Bandas Q: bandas cromosómicas generadas por tinción con el flurocromo quinacrina.
Biopsia por punción: procedimiento de biopsia que consiste en tomar una pequeña muestra de tejido por medio de una aguja hueca.
Blastocito: forma embrionaria que evoluciona a partir de la mórula, es la forma que se implanta en el endometrio; aproximadamente al octavo día post ovulación.
Capacitación: serie de acontecimientos fisiológicos y bioquímicos que experimenta un espermatozoide para poder penetrar y fertilizar un ovocito cuando se pone en contacto con ciertos fluídos del útero y trompas de Falopio o cuando se incuba en condiciones in vitro.
Cariotipo: estudio de los cromosomas de un individuo.
Centrómero: región del cromosoma que separa los dos brazos y en la que se unen las dos cromátidas. Es la región de unión a las fibras del huso acromático durante la división celular.
Cervix: el cérvix o cuello uterino es la porción distal del útero contiguo a la vagina que permite la entrada y sirve como reservorio de espermatozoides protegidos por la secreción del moco.
Cigoto: llamado también zigoto o zigote. Se denomina así al ovocito recientemente fecundado durante la primera etapa del desarrollo del embrión.
Ciclo endometrial: ciclo de cambios mensuales en el revestimiento del endometrio del útero como preparación para la implantación de un óvulo fertilizado.
Citogenética: parte de la genética que estudia la apariencia microscópica de los cromosomas y sus anomalías.
Citometría de flujo: técnica de clasificación de células en que los cromosomas son teñidos con un marcador fluorescente que se une selectivamente al ADN, permitiendo la diferente fluorescencia de los cromosomas.
Clomifeno: Fármaco antiestrogénico usado con éxito desde 1960 como inductor de la ovulación.
Corpúsculo de Barr: masa de cromatina intensamente teñida que aparece en la periferia de los núcleos de las células somáticas femeninas durante la interfase. Representa el cromosoma X inactivado y condensado.
Criopreservación: proceso de congelación y preservación a bajas temperaturas de los gametos y/o embriones. Generalmente la preservación se hace a menos 196 grados centígrados (temperatura del nitrógeno líquido).
Culdocentesis: procedimiento que consiste en insertar una aguja en la cavidad pélvica a través de la pared vaginal posterior para obtener una muestra. La aspiración de ovocitos para la fertilización in vitro se realiza mediante este procedimiento.
Cuerpo amarillo: glándula de color amarillo, que se forma en el ovario como producto de la luteinización del folículo inmediatamente después de la ovulación. Si ocurre la fertilización del ovocito, por estimulación de la gonadotrofina coriónica secretada por el embrión implantado el cuerpo amarillo se hace mas grande y secreta hormonas, fundamentalmente progesterona para sustentar el embarazo. En caso de que no se produzca la implantación del cigoto, el cuerpo lúteo desaparece e involuciona hasta formar el cuerpo albicans.
Cuerpo albicans: corpúsculo producto de la transformación del cuerpo amarillo luego de cumplir su función de sintetizar y secretar progesterona después de la ovulación.
Desprendimiento prematuro de la placenta: separación prematura de la placenta y la pared del útero que provoca sangrado y puede poner en peligro la vida del feto y de la madre.
Diploide: célula u organismo con dos complementos cromosómicos, que posee un número total de cromosomas que es doble del haploide. El número diploide se representa como 2N.
Diabetes gestacional: forma de diabetes que se diagnostica por primera vez durante el embarazo.
Ecografía (ecosonografía): técnica de visualización no invasiva que utiliza ondas sonoras a través del cuerpo para verificar el tamaño y forma de los órganos. Especialmente útil en el diagnóstico de los problemas ovulatorios y en el monitoreo del desarrollo folicular durante los tratamientos de la inducción de la ovulación. Puede utilizarse la vía trans-abdominal o la trasvaginal.
Embarazo ectópico: embarazo anormal que ocurre cuando el huevo fecundado se implanta fuera del útero, habitualmente en la trompa, en el ovario o en la cavidad abdominal.
Embrión: término usado para describir los estadíos iniciales del crecimiento fetal en el humano desde la concepción hasta las ocho semanas de la gestación, cuando se le identifica como feto.
Endodermo: capa celular primeria mas interna del embrión. A partir de él se origina la cubierta de las cavidades y conductos del organismo y la capa que recubre la mayoría de los órganos internos como el epitelio de la tráquea, los bronquios, los pulmones, el conducto gastrointestinal, el hígado, el páncreas, la vejiga urinaria, la faringe, tiroides, la cavidad timpánica, las amígdalas y las glándulas paratiroides.
Endometrio: membrana mucosa que recubre el interior del útero. Su grosor y estructura se modifican con el ciclo menstrual para implantar el huevo fecundado. En caso contrario se descama durante la menstruación.
Endometriosis: trastorno ginecológico caracterizado por el crecimiento endometrial fuera del útero, tal como ocurre en las trompas, ovarios y cavidad peritoneal. A veces produce dolor menstrual e infertilidad. La misma puede ser leve, moderada o severa, requiriendo ésta última cirugía.
Endometritis: trastorno inflamatorio del endometrio, generalmente debido a una infección bacteriana.
Endotelio: capa de células epiteliales escamosas, derivada del mesodermo, que recubre el corazón, los vasos sanguíneos y linfáticos y las cavidades serosas. Está muy vascularizada y cicatriza rápidamente.
Epidídimo: tubo largo enrollado sobre el polo posterior del testículo, donde maduran los espermatozoides testiculares antes de pasar al vaso deferente.
Epididimítis: inflamación del epipídimo.
Espermograma (espermatograma): consiste en el estudio de las características cualitativas y cuantitativas del semen. Siempre debe ser solicitado entre los primeros estudios de la pareja infértil. Las alteraciones que se pueden ver:
– normospermia: espermograma normal
– oligospermia: concentración espermática disminuída
– astenospermia: movilidad menor a la normal
– teratozoospermia: formas anormales elevadas
– azoospermia: ausencia de espermatozoides en el eyaculado
– aspermia: ausencia de eyaculado
Espermatogénesis: producción y maduración espermática dentro de los testículos. La espermatogénesis en el humano dura aproximadamente 76 días.
Espina bífida: malformación congénita que se manifiesta por una falta de cierre o fusión de uno o varios arcos vertebrales posteriores con o sin protrusión meníngea medular.
Esterilidad: es un trastorno por el cual un individuo o una pareja no pueden concebir bajo ninguna circunstancia.
Estrógenos: nombre genérico dado a los esteroides sintetizados por el ovario, las suprarrenales y la unidad placentaria, responsables de los caracteres sexuales secundarios femeninos. Su función es preparar al endometrio para la implantación del huevo fecundado, regular la producción de FSH y LH e intensificar el efecto de la progesterona.
Extracción de ovocitos: técnica de reproducción asistida que consiste en la recuperación de los ovocitos contenidos en los folículos ováricos para la fertilización in vitro.
Eyaculación: expulsión súbita del semen a través de la uretra que se produce habitualmente con el orgasmo masculino durante la cópula, la masturbación o la emisión nocturna. La eyaculación es retrógrada cuando se expulsa el semen hacia la vejiga urinaria.
Falla testicular: déficit de la función del testículo como glándula exocrina (espermatogénesis) o endocrina (secreción hormonal).
Falopio (Trompas de): conductos conectados con el útero que terminan en unas proyecciones llamadas fimbrias, próximas a los ovarios, cuya función es captar al ovocito después de la ovulación. La fertilización tiene lugar dentro de las trompas de Falopio.
Fase lútea inadecuada: se trata de una entidad cuya influencia en la fertilidad aún se encuentra en discusión. Se define como una deficiencia relativa del efecto de la progesterona en el endometrio, que dificultaría o impediría la anidación o el proceso del embarazo.
Fecundación: fusión del óvulo y el espermatozoide. In vivo ocurre en la trompa de Falopio. In vitro ocurre en medios de cultivo de laboratorios.
Fenotipo: conjunto de características observables de un organismo o grupo, fruto de la interacción entre su genotipo y el ambiente en que éste se expresa.
Fertilización in vitro: tecnología de reproducción asistida.
Feto: producto de la concepción posterior al período embrionario cuando ya se ha iniciado el desarrollo de las principales características estructurales, habitualmente desde la octava semana después de la fecundación hasta el momento del parto.
Fibroblasto: célula indiferenciada del tejido conectivo que da lugar a diversos elementos precursores como el condroblasto, el colagenoblasto y el osteoblasto. Estas células precursoras forman los tejidos fibrosos, de soporte y unión del cuerpo.
FISH (Hibridizaciín In Situ Fluorescente): técnica citogenética molecular que se utiliza para analizar a los cromosomas del núcleo de una célula en interfase o en mitosis, tras su hibridización con sondas específicas marcadas con fluorescencia.
FIV (Fertilización In Vitro): técnica de reproducción asistida mediante la estimulación folicular múltiple con gonadotrofinas exógenas, aspiración de los ovocitos, inseminación de los mismos en el laboratorio, cultivados entre 48 y 120 horas y transferencia al útero.
Folículo: sitio donde se encuentra, desarrolla y madura el ovocito rodeado por células de la granulosa y separado del estroma ovárico por una membrana. En su evolución se conoce el folículo primordial, folículo primario, folículos secundarios (aparición de líquido folicular) y folículo de Graff o preovulatorio.
Food and Drug Administration (FDA): organismo del Gobierno de Estados Unidos cuya función consiste en regular y controlar las actividades de investigación y producción en lo que se refiere a productos alimenticios, farmacéuticos y cosméticos fabricados o vendidos en Estados Unidos.
FSH (Hormona Foliculoestimulante): gonadotrofina producida y liberada por la hipófisis que estimula en la mujer la maduración del folículo para la ovulación, mientras que en el varón estimula la producción de espermatozoides en los túbulos seminíferos de los testículos.
Gametos: ovocitos y espermatozoides. Son las células reproductivas de la mujer y del varón respectivamente.
Genes: unidades básicas y funcionales de la herencia, cada una de las cuáles ocupa un lugar específico en los cromosomas.
Genotipo: conjunto de los alelos de un individuo en uno, varios o todos sus loci.
GIFT: transferencia de gametos en las trompas. Técnica de reproducción asistida que comprende la estimulación folicular múltiple con gonadotrofinas. Ambos gametos se transfieren directamente a las trompas de Falopio donde puede tener lugar la fertilización.
Glándulas endocrinas: órganos que producen hormonas, las cuáles son liberadas para controlar diversos procesos corporales.
GnRH/LHRH: ver en hormonas liberadoras de gonadotrofinas.
Gónadas: los ovarios y los testículos son las glándulas que producen las células reproductivas (ovocitos y espermatozoides) y las hormonas sexuales (estrógenos y progesterona en el ovario y testosterona en el testículo).
Haploide: célula con un solo complemento cromosómico, como sucede en la gametogénesis tras la meiosis reduccional. En humanos el número haploide es de 22 cromosomas autosómicos y uno sexual (X o Y).
Herencia autosómica dominante: término que se aplica a aquellas patologías que se manifiestan cuando están presentes en uno de los dos progenitores. Suele transmitirse de padres afectados a hijos afectados, o puede aparecer de forma esporádica en el seno de una familia por mutación nueva. Su riesgo de recurrencia es del 50%.
Herencia autosómica recesiva: término que se aplica a aquellas patologías que se manifiestan sólo cuando están presentes en ambos progenitores. Puede aparecer de forma esporádica en el seno de una familia debido a que ambos progenitores son portadores sanos de una mutación genética. Su riesgo de recurrencia es del 25%.
Herencia ligada al cromosoma X: término que se aplica a aquella enfermedad cuyo gen se localiza en el cromosoma X. En su mayoría son recesivas, por lo que las mujeres (XX) son portadoras asintomáticas y los varones (XY) manifiestan la enfermedad. Cuando es dominante la enfermedad se manifiesta sólo en mujeres y en los varones es letal.
Hidrocele: es un aumento de volumen del testículo debido a la acumulación de líquido en la túnica vaginal que rodea esta glándula y que normalmente deja una cavidad virtual.
Histerosalpingografía (HSG): es la prueba fundamental que se practica cerca del fin de la menstruación (para asegurarse que la mujer no esté embarazada) con el objeto de evaluar el estado de la cavidad uterina y la permeabilidad de las trompas. No debe faltar en el estudio básico de ninguna pareja. Se emplea un medio de contraste, opaco a los rayos X. A medida que se inyecta el contraste, se van haciendo las tomas radiológicas.
Histeroscopia: examen visual del canal cervical y del interior del útero utilizando un sistema óptico (histerocopio) que se inserta por la vagina usando una fuente luminosa de fibra óptica. Este es otro examen fundamental en el estudio previo a procedimientos de reproducción asistida.
Hormona: sustancia producida por una glándula endocrina específica, la cual al ser liberada, ejerce una acción sobre cualquier tejido que tenga receptores específicos.
Hormona liberadora de gonadotrofinas (GnRH/LHRH): hormona secretada por el hipotálamo que actúa a nivel hipofisiario para controlar la síntesis y secreción de la hormona estimulante de los folículos (FSH) y de la hormona luteinizante (LH).
hCG (Gonadotrofina Coriónica Humana): gonadotrofina producida por el sincitio-trofoblasto del embrión implantado y luego por la placenta humana.
HMG (Gonadotrofina Menopáusica Humana): mezcla hormonal extraída de la orina de mujeres postmenopáusicas, purificada y preparada para ser usada en tratamientos de infertilidad. Incluye a las hormonas FSH y LH a partes aproximadamente equivalentes.
Hiperprolactinemia: aumento de los niveles de prolactina en sangre. Puede deberse a un tumor benigno de la hipófisis o al uso de ciertos medicamentos tales como los antidepresivos. Puede ser causa de infertilidad.
Hipertestimulación ovárica: síndrome clínico caracterizado por una sobre-estimulación anormal del ovario; producido por administración de gonadotrofinas exógenas durante los procesos de inducción de la ovulación.
Hipotálamo: glándula endocrina localizada en la base del cerebro, la cual regula la secreción de hormonas hipofisiarias y controla la temperatura corporal y el apetito.
Hipófisis (pituitaria): glándula endocrina localizada en la base del cerebro que produce FSH, LH y otras hormonas relacionadas no solo con la reproducción humana, sino también con el crecimiento, el metabolismo, la pigmentación de la piel, las situaciones de estrés, el desarrollo, etc.
Hipopituitarismo: cuadro inducido por una secreción insuficiente de hormonas hipofisiarias.
Hormonas esteroideas: grupo de hormonas liposolubles secretadas por los testículos (andrógenos), ovarios (estrógenos y progesterona), corteza adrenal (gluco y mineralocorticoides) y placenta (síntesis parcial de lo anteriormente citado).
ICSI: Inyección intracitoplásmica de espermatozoide en ovocito.
Implantación: proceso en el cual el ovocito fertilizado se anida en el endometrio durante las etapas mas tempranas del desarrollo embrionario.
Inducción de la ovulación: tratamiento médico para estimular el crecimiento y desarrollo de los folículos, así como para activar la ovulación.
Infección por clamidia: enfermedad muy común de transmisión sexual o infección del tracto urinario, causada por la presencia de un organismo similar a las bacterias de la uretra y el sistema reproductor (Chlamydia trachomatis).
Infertilidad idiopática: término usado cuando la causa de la infertilidad de una pareja sigue sin explicarse después de una evaluación médica completa.
Infertilidad primaria: incapacidad de lograr el embarazo luego de un año de relaciones sin protección anticonceptiva.
Infertilidad secundaria: incapacidad para concebir o llegar a término un nuevo embarazo luego de haber tenido uno o mas hijos.
In vitro: expresión de origen latin que significa “en un vidrio” que quiere decir en un tubo de ensayo en el laboratorio en vez de ser dentro del cuerpo humano.
Inseminación artificial o asistida: procedimiento que facilita el encuentro del espermatozoide con el óvulo. El semen se deposita en la entrada del cuello cervical o directamente dentro del útero con la ayuda de una cánula. La inseminación asistida puede realizarse con semen del marido o proveniente de un donante de semen.
Inseminación intrauterina (IUI ó IU): es la técnica mas simple y antigua de fertilización asistida. Se denomina homóloga cuando se utiliza semen del marido y heteróloga cuando se usa semen de un donante. La inseminación con semen de donante se utiliza cuando el semen del marido no es apto para la fecundación asistida en ninguna de sus formas, por ejemplo en la azoospermia.
Laparoscopía: procedimiento que se practica mediante un equipo llamado laparoscopio que se introduce por una pequeña incisión abdominal. Permite al médico ver los órganos reproductores. Su principal indicación es la sospecha de que las trompas están dañadas sugerida por la HSG o si la paciente sufre de endometriosis.
Leucocito: glóbulo blanco de la sangre. Entre los leucocitos se incluyen los granulocitos (polimorfonucleares, basófilos y eosinófilos), linfocitos y monocitos.
Leyes de Mendel: principios enunciados por Gregory Mendel en 1865 que describen la herencia cromosómica. Se conocen como principio de uniformidad (1ra ley), principio de segregación (2da ley) y principio de distribución independiente (3ra ley).
Ligado al sexo: relativo a los genes o a las características o trastornos que trasmiten. Estos genes se encuentran en los cromosomas sexuales y específicamente en el cromosoma X.
LH (hormona luteinizante): hormona sintetizada y secretada por la hipófisis que estimula la liberación del ovocito en el folículo maduro e induce la formación del cuerpo lúteo, el cual produce la progesterona ovárica. En el testículo estimula la producción de testosterona a nivel de las células de Leydig.
Linfocito: pequeña célula mononuclear presente en la sangre, médula ósea y tejidos linfoides, que desempeña una función importante en el desarrollo de la respuesta inmunológica.
Linfocitos B: células encargadas de la producción de anticuerpos derivadas de la médula ósea.
Linfocitos T helper o killer: linfocitos timo-dependientes, auxiliares y matadores. El timo controla la maduración de estos linfocitos.
Loci: plural de locus.
Malformación congénita: alteración del desarrollo anatómico que se presenta durante la vida intrauterina.
Meiosis: división celular que tiene lugar durante la formación de los gametos, mediante la cual una célula germinal diploide (44XX o 44XY) da lugar a gametos haploides (ovocito 22X o espermatozoide 22X o 22Y).
Mellizos dicigóticos: mellizos producidos por la fecundación de dos óvulos con dos espermatozoides.
Mellizos homocigóticos: mellizos producidos por la fecundación de un óvulo con un espermatozoide.
Mesodermo: capa celular intermedia de las tres que forman el embrión en desarrollo. De ella se derivan los huesos, el tejido conectivo, los músculos, la sangre, los tejidos linfático y vascular, la pleura, el pericardio y el peritoneo.
Menopausia: etapa de la vida de la mujer en que cesan definitivamente sus menstruaciones. Ocurre como promedio luego de los 45 años. La falla de los ovarios antes de ese grupo etario puede originar el cuadro de menopausia prematura.
Menstruación: sangrado cíclico uterino producido por desprendimiento del revestimiento endometrial. Normalmente ocurre una vez al mes en la mujer durante su edad reproductiva (21 a 35 días).
Metabolismo: todos los procesos bioquímicos que ocurren en un organismo vivo, en particular aquellos asociados con el intercambio de materia y energía entre una célula y su entorno.
Metafase: segunda fase de la división celular, en la que los cromosomas aportan un complemento igual a las dos células hijas provenientes de esa división.
Moco cervical: el moco cervical es producido por el cérvix y permite el pasaje de los espermatozoides al útero. El volumen y las características del mismo cambian durante la ovulación para favorecer la llegada de los espermatozoides.
Mosaicismo: coexistencia en un individuo de dos o mas líneas celulares con distintas constitución cromosómica pero que proceden del mismo cigoto.
Mutación: cualquier modificación introducida en una secuencia de nucleótido que sea estable.
Neurodermo: implantación del óvulo fertilizado en el endometrio del útero.
Nidación: implantación del óvulo fertilizado en el endometrio del útero.
No-disjunción: error en la separación de cromosomas homólogos (en mitosis o en la primera división meiótica) o de cromátidas hermanas (en la segunda división meiótica) o de cromátidas hermanas (en la segunda división meiótica) hacia polos opuestos, que provoca aneuploidías en las células hijas.
Oligomenorrea: período menstrual irregular por su escasa frecuencia (prolongación del período intermenstrual mayor a 35 días).
Oligozoospermia: número anormalmente bajo de espermatozoides en el eyaculado.
Orquitis: inflamación aguda de un testículo.
Ovocito: célula reproductora femenina. Al nacimiento un ovario contiene entre 1 y 2 millones de ovocitos, en la pubertad quedan reducidos a unos 300.000 y solamente entre 400 y 500 completan el proceso de ovulación durante los 30 a 40 años que preceden la menopausia.
Ovarios: dos glándulas, ubicadas a ambos lados del útero, las cuáles producen los óvulos y las hormonas sexuales femeninas.
Ovulación: es la ruptura del folículo maduro con expulsión del óvulo a la cavidad pélvica y el cual es captado por la trompa, se produce usualmente en la mitad del ciclo menstrual.
PCR (reacción en cadena de polimerasa): técnica de laboratorio para la amplificación enzimática de secuencias específicas de ADN. La secuencia de ADN se amplía mayor de 10 a las seis veces.
PESA: aspiración percutánea de espermatozoides del epipídimo.
PGD: diagnóstico genético preimplantacional.
Placenta: órgano de origen fetal adherido a la pared del útero, el cuál alimenta y oxigena al feto a través del cordón umbilical.
Portador: individuo clínicamente sano que transmite una enfermedad por poseer un alelo patológico.
Progestágenos: compuestos sintéticos con actividad progestacional.
Progesterona: hormonal sexual femenina secretada por el cuerpo lúteo del ovario luego de la ovulación para preparar el endometrio para el embarazo. También es producida por la placenta durante el embarazo.
Prolactina: hormona secretada por la hipófisis que estimula en las mamas la secreción láctea. El aumento anormal de esta hormona puede producir infertilidad femenina y masculina.
Quimera (chimera): individuo compuesto por líneas celulares genéticamente diferentes y procedentes de distintos cigotos.
Receptores: compuestos de naturaleza proteica situados en sitios estratétigos de la membrana celular o del núcleo de diversos tipos de células.
Semen: secreción expulsada durante el orgasmo masculino, compuesto por la secreción de glándulas anexas y espermatozoides.
Sindrome: conjunto de signos y síntomas resultantes de una causa común o que aparecen en combinación como expresión del cuadro clínico de una enfermedad o una alteración hereditaria.
Sindrome de Klinefelter: alteración cromosómica que afecta al heterocromosoma X en invidividuos machos. Los portadores presentan un cromosoma X extra (44XXY). Fenotípicamente se caracteriza por tener un hipogonadismo hipergonadotrófico, hipotrofia testicular, hábito eunucoide y ocasionalmente retardo mental.
Sindrome de ovarios poliquísticos: cuadro patológico caracterizado por anovulación, infertilidad, hirsutismo, acné, obesidad y resistencia a la insulina que se presenta con una frecuencia entre 5% y 10% de la población femenina. Esta entidad tiene repercusiones sistémicas. Además de las relaciones con los órganos reproductores.
Sindrome de Turner: anomalía cromosómica caracterizada por talla baja, disgenesia gonadal y una monosomía X (44X0).
Teratógeno: agente físico, químico o biológico que induce malformaciones congénitas.
Testículos: órganos sexuales del varón. Están contenidos en el escroto y son los responsables de la producción de hormonas masculinas y de los espermatozoides.
Testosterona: hormona sexual masculina producida por el testículo y en menor proporción por las otras glándulas esteroidogénicas.
Transferencia de embriones: procedimiento de fertilización asistida que consiste en la colocación del embrión fecundado en día 2, 3 ó 5 en el útero directamente.
Triploidía: se refiere a tres números haploides de cromosomas (3n).
Trisomía: se refiere a la existencia de un cromosoma supernumerario (3n+1).
Trompas de Falopio: ver en Falopio
Utero: órgano que aloja al feto y lo nutre hasta el nacimiento.
Varicocele: dilataciones varicosas del plexo venoso pampiniforme que rodea a los conductos deferentes. Se observa mas frecuentemente en el lado izquierdo y puede asociarse a una disminución de la fertilidad.